В некоторых случаях, когда у пациента выявляют непрогрессирующую гиперхолестеринемию, понизить холестерин в крови и, соответственно, снизить риск развития болезней сердца и сосудов, помогает специально подобранная диета, применение природных липидоснижающих продуктов и здоровый образ жизни. Естественная коррекция липопротеидов в крови позволяет снизить этот показатель в среднем на 15%, но некоторые пациенты при должном подходе повышают этот процент до 30.
Но даже такие хорошие результаты не всегда могут помочь в случае с запущенной гиперхолестеринемией, или когда есть кардиологические патологии.
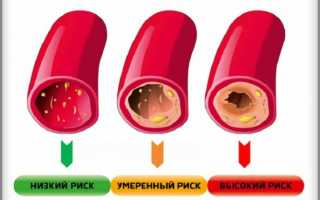
Улучшить качество жизни и значительно увеличить ее продолжительность при атеросклерозе помогает применение лекарственных препаратов – статинов.
Что такое статины?
Статины представляют собой группу гиполипидемических медикаментов, которые подавляют синтез определенных ферментов, необходимых для выработки холестерина клетками печени. Таким косвенным образом статины способны значительно снижать общий уровень холестерина в крови и ЛПНП. Кроме этого, статины последнего поколения способны повышать концентрацию липопротеинов высокой плотности, что важно в нормализации липидного обмена.
Результатом применения этой группы препаратов являются и следующие эффекты:
- улучшение функции внутреннего слоя сосудов;
- уменьшение размера атеросклеротических бляшек;
- подавление фиброзных процессов и гипертрофии сердечной мышцы;
- устранение воспалительного процесса в сосудах;
- уменьшение вязкости крови;
- улучшение систолической функции левого желудочка;
- торможение реакции отторжения трансплантата.
По этим причинам показанием к назначению статинов является довольно большой список заболеваний и патологических состояний, которые могут быть и не связанными с высоким холестерином в крови. Данные показания можно разделить на абсолютные, когда их применение обязательно для нормализации состояния пациента, и относительные, когда есть возможность заменить назначение статинов диетотерапией или другими группами лекарственных препаратов.
Абсолютные показания
Есть группы пациентов, которым нужно обязательно принимать статины, так как без дополнительной медикаментозной поддержки значительно повышается риск развития тяжелых осложнений и даже смертности. К абсолютным показаниям, когда нужно назначать статины, относят:
- Наследственная гетерозиготная гиперхолестеринемия II а типа, когда уровень общего холестерина выше 10 ммоль/л.
- Дисфункция ЛПНП-рецепторов гепатоцитов.
- Первичная гиперхолестеринемия IIa и IIb, если на протяжении 3 месяцев диетотерапии отсутствовали положительные результаты.
- Комбинированная семейная гиперхолестеринемия.
- Нарушения липидного обмена алиментарного генеза.
- Выраженное проявление атеросклероза.
- Тяжелая степень ишемической болезни сердца, когда риск развития инсульта или инфаркта слишком велик.
- Аневризма брюшной аорты.
- Поражение коронарных артерий любого расположения со стенозом больше 50 процентов.
- Подготовительный или восстановительный периоды, связанные с проведением реконструктивных операций на коронарных сосудах или сердце: аорто-коронарное шунтирование, постановка гранд-стенда.
- Сахарный диабет с диагностированной ишемией сердца.
- Недавно перенесенные инфаркт или инсульт.
- Острый коронарный синдром.
- Наличие артериальной гипертензии, когда вероятность наступления сердечно-сосудистых катастроф оценена по шкале SCORE свыше 5%.
Если рассматривать абсолютные показания к назначению статинов относительно содержания в крови холестерина, то можно выделить следующие моменты, когда нужно принимать эти препараты:
- общий уровень холестерина больше 6 ммоль/л;
- общий уровень холестерина у пациентов с болезнями сердца и сосудов больше 5 ммоль/л;
- содержание липопротеидов низкой плотности в крови больше 3 ммоль/л.
Поэтому ответом на вопрос, при каком холестерине назначают статины, будет сугубо индивидуальное рассмотрение каждого пациента и учет имеющихся хронических патологий. Так, иногда принимать статины нужно и при более низких показателях содержания липидов в крови, когда имеется один или более факторов риска ишемических патологий сердца: гипертония, мужской пол, пожилой возраст, ожирение, наследственная предрасположенность.
Перед тем, как сделать подобные назначения, врач обязательно должен провести 3 биохимических анализа крови: первый раз при обращении пациента с жалобами, второй – через неделю после получения первых результатов для постановки окончательного диагноза дислипидемии, третий – спустя 3 месяца после диетотерапии.
Относительные показания
Помимо абсолютных, то есть обязательных показаний к назначению статинов, существуют и относительные, когда принимать эти препараты желательно, но можно обойтись и другими терапевтическими методиками или группами лекарственных средств. К таким показаниям относят:
- Случаи внезапной сердечной смерти у родственников пациента, возраст которых не достиг 50 лет.
- Нестабильная стенокардия в анамнезе.
- Невысокий риск развития инфаркта.
- Сахарный диабет 1 или 2 типов без диагностированной ишемической болезни сердца.
- Ожирение.
- Возраст более 40 лет с имеющимся невысоким риском развития сердечно-сосудистых патологий.
В каждом конкретном случае целесообразность приема этой группы препаратов должен оценивать лечащий врач, учитывая индивидуальные особенности пациента и имеющиеся у него хронические и наследственные заболевания.
Количество холестерина, требуемое для приема статинов
Многие пациенты интересуются вопросом, при каком уровне холестерина должны назначать статины. Ведь разным пациентам с одинаковым уровнем липопротеидов в крови могут дать различные рекомендации по их нормализации: одному назначат диету, а второму – лекарственные препараты. У медиков на этот счет свое мнение. Для начала нужно вспомнить, какой уровень жировых фракций в крови считается нормальным:
- ОХ: менее 5,2 ммоль/л;
- ЛПНП: менее 3-3,5 ммоль/л;
- ЛПВП: более 1 ммоль/л;
- ТГ: менее 2 ммоль/л.
Именно к таким значениям нужно стремиться, но не у всех людей ввиду индивидуальных особенностей и заболеваний удается поддерживать эти показатели на оптимальном уровне.
Решающим фактором при назначении статинов является не увеличение определенного показателя липидов, а уровень риска развития осложнений. Для расчета этого риска сегодня разработаны различные таблицы и калькуляторы (например, шкала SCORE). Руководствуясь данным принципом, обязательным назначением статинов является клиническая картина, когда одновременно присутствуют два следующих момента:
- Уровень липопротеидов превышает нормальные показатели.
- Риск развития сердечно-сосудистых заболеваний выше 5% за 10 лет.
При этом стоит учитывать и некоторые системные заболевания, которые вносят свои корректировки в нормальную работу липидного обмена. Так, если у больных сахарным диабетом или атеросклерозом общий холестерин выше 4,5 ммоль/л, а липопротеиды низкой плотности – выше 2,5 ммоль/л, то таким пациентам нужно обязательно принимать статины.
Некоторым пациентам с нормальным уровнем фракций липидов в крови все равно назначают пожизненный прием статинов. Такая практика применяется в отношении больных, у которых при отсутствии изменений уровня холестерина в крови диагностирован высокий риск развития атеросклероза. К таким факторам риска относят возраст, наличие вредных привычек, наследственная предрасположенность и многие другие.
Какие статины назначают для снижения холестерина?
На сегодняшний день существует 4 поколения статинов, которые по-разному влияют на жировые фракции. Рассмотрим, как они влияют на уровень атерогенных липопротеидов низкой плотности с учетом приема самой высокой суточной дозировки:
| Поколение статинов | Названия препаратов | Процент снижения ЛПНП |
|---|---|---|
| 1 | Ловастатин, Симвастатин | 32 |
| 2 | Флувастатин | 37 |
| 3 | Аторвастатин | 42 |
| 4 | Розувастатин | 56 |
Как назначают подходящий статин? Их назначение зависит не от процента холестерина, который нуждается в корректировке, а от общей эффективности препарата и его безопасности, т. е. отсутствуют побочные эффекты.
Поэтому сегодня чаще всего назначают статины последних поколений – Аторвастатин и Розувастатин, которые наиболее безопасны для здоровья при длительном применении, быстро и стабильно снижают «плохой» холестерин, а также повышают концентрацию в крови «полезного» холестерина – липопротеидов высокой плотности, что важно для нормализации липидного обмена.
Для каждого человека в зависимости от данных его липидограммы и наличия хронических заболеваний подбирают индивидуальную дозировку. Так, если липопротеиды в крови несильно повышены и нет тяжелых коронарных заболеваний в анамнезе, врач может назначить суточную дозировку Розувастатина в диапазоне 5-20 мг. Если же липопротеиды низкой плотности сильно превышают допустимые границы, и в анамнезе есть сердечно-сосудистые патологии, например, ишемическая болезнь, нужно принимать данный препарат в максимальной дозировке – 40 мг в сутки.
Можно ли отказаться от статинов?
Многие люди, выходя из кабинета врача, находятся в недоумении от того, что им назначили принимать статины на протяжении жизни, хотя сам больной чувствует себя относительно удовлетворительно. Можно ли отказаться от их назначения?
Пациентам нужно понимать, что ни один врач не назначит статины безосновательно, так как к их применению есть абсолютные и относительные показания. Так, в первом случае статины нужно принимать без предварительной замещающей терапии. Относительные показания допускают первые 3 месяца наблюдение больного с высоким холестерином, применение диетотерапии и назначение других липидоснижающих медикаментов, проведение иного лечения.
Поэтому если врач сразу назначил статины, нужно незамедлительно их приобретать и начинать их прием, так как от своевременно проведенного лечения может зависеть продолжительность жизни и ее качество.
Есть и другая сторона медали: начинать применять статины можно только по назначению врача! Если у вас и вашей соседки одинаковые симптомы, и ей врач после проведенного обследования назначил прием статинов, нельзя покупать и принимать такие же. Во-первых, их назначают только по показаниям и после проведенных диагностических процедур. Во-вторых, статины имеют свои побочные эффекты, особенно если их принимать без контроля врача и индивидуального подбора суточной дозировки.
Как долго принимать статины
Для того чтобы поддерживать уровень липидов на оптимальном уровне, принимать статины нужно пожизненно. Большинство больных пугаются такой перспективы и перестают их пить при стабилизации всех показателей фракций липидов, опасаясь развития побочных эффектов.
Делать этого нельзя, так как проводимые исследования доказали, что при десятилетнем приеме статинов вероятность появления негативных последствий не увеличилась. Поэтому, если врач назначил длительное, вплоть до пожизненного, применение статинов, нужно выполнять его рекомендации, так как для этого были весомые показания.
Применение статинов в большой степени направлено на снижение уровня холестерина в крови, но не менее важное значение они имеют в отношении улучшения качества жизни больного и ее продления. Поэтому, если у больного есть показания к их применению, врач обязательно назначит липидо понижающие препараты, подобрав их дозировку в индивидуальном порядке.
Холестерин принято считать главной угрозой сердцу. Любимый припев врачей – следите за уровнем холестерина, потому что его норма гарантирует от инфарктов и инсультов, – оказался ошибкой.
Статины (Симвастатин, Аторвастатин, Правастатин, Розувастатин и др) – ингибиторы редуктазы 3-гидрокси-3метилглутарила – кофермента А (ГМГ-КоА) – группа препаратов с гипохолестеринемичксими эффектами.
Существует несколько видов статинов такие как аторвастатин (торвакард, аторис, липримар, тулип), церивастатин, флувастатин, ловастатин, мевастатин, питавастатин, правастатин, росувастатин и симвастатин (зокор, Симгал). Аторвастатин и росувастатин являются самыми мощными, в то время как флувастатин является наименее мощным. Эти лекарства продаются под несколькими разными названиями, включая Липитор (аторвастатин), Правахол (правастатин), Крестор (росувастатин), Зокор (симвастатин), Лескол (флувастатин) и Виторин (комбинация симвастатина и эзетимайба). Мевастатин является естественным статином, который найден в красном рисе.
Если доктор говорит принимать статины, чтобы понизить уровень холестерина, что делать? Принимать или нет?
Холестерин – важнейший компонент клеточных мембран, миелиновых оболочек нервов, оказывает большое влияние на серотониновую передачу в головном мозге, необходим для синтеза стероидных гормонов и витамина D и так далее. Холестерин просто жизненно необходим нам.
Исследователи обнаружили, что люди с повышенным уровнем холестерина живут дольше и реже умирают от рака или инфекционных заболеваний.
Более подробно Холестериновая угроза. Миф или реальность?
Холестерин не заклятый враг, а бесценный друг
Недавнее исследование ученных из Норвежского университета науки и технологии выявило, что женщины с высоким уровнем холестерина живут дольше и реже страдают от инфарктов и инсультов, чем те, кто имеет более низкие цифры. Исследователи обследовали 52 087 человек в возрасте от 20 до 74. После учета таких факторов, как возраст, курение и артериальное давление, ученые обнаружили, что женщины с высоким уровнем холестерина имели на 28% ниже риск смертности, чем женщины с низким уровнем холестерина. Риск развития заболеваний сердца, кардиогенного шока или инсульта снижался параллельно повышению уровня холестерина.
Конечно, трудно отказаться от страха перед холестерином и увидеть, что дело намного сложнее. Например, слышали ли вы когда-нибудь о гомоцистеиновой теории атеросклероза, которая уверена в невиновности холестерина?
Гомоцистеин является токсичным промежуточным продуктом обмена аминокислоты метионина. Под воздействием фолиевой кислоты и витамина В12 гомоцистеин преобразуется обратно в метионин, а под действием витамина В6 — в цистотионин. Таким образом, эти витамины следят за тем, чтобы гомоцистеина не накапливалось слишком много. В противном случае гомоцистеин вызывает повреждение внутренней стенки артерий. Такие раны опасны, поэтому должны быть сразу закрыты. Для создания «заплаток» используется холестерин.
Гомоцистеиновая теория рассматривает холестерин как спасителя, а не убийцу.
Еще, ученые из США недавно сказали, что на высокий риск инфаркта и инсульта у человека гораздо точнее, чем уровень холестерина, указывает количество магния в крови.
Исследователи доказывают, что именно низкий уровень магния, а не холестерин связан со всеми факторами риска и симптомами развития болезней сердца: гипертонии, диабета, высокого холестерина, сердечной аритмии, стенокардии.
Одна из многих функций холестерина — восстановление поврежденных тканей. Известно, что рубцовая ткань (в том числе рубцовая ткань артерий) содержит много холестерина. Иными словами, когда артерия под действием кислот и в результате накопления белков в стенках повреждается, холестерин используется организмом для устранения повреждений.
Половина людей, которые госпитализированы в Америке с сердечно-сосудистыми заболеваниями имеют нормальный уровень холестерина — и половина людей с повышенным уровнем холестерина имеют нормальное сердце.
Высокий уровень холестерина также увеличивает продолжительность жизни.
Результаты исследований, недавно опубликованные в British Medical Journal, указывают на то, что низкий уровень холестерина повышает риск самоубийств.
Результаты таких, безусловно, бросают вызов теории о холестерине. Наши заблуждения относительно холестерина, на самом деле, могут оказаться медвежьей услугой человечеству и создать угрозу для бесчисленного количества жизней. Например, в 2001 году компания Bayer прекратила выпуск церивастатина по причине появления миопатий и случаев смерти. А через два года на нее уже было подано 7800 судебных исков от пострадавших пациентов. Компания Bayer не единственная из тех, кому пришлось прекратить продажу статинов.
Развитие миопатий (повреждения мышц) и рабдомиолиза — знаменитые побочные эффекты статинов. Но с ними пришлось мириться, так как считается, что статины могут избавить от сердечных катастроф! Но действительно ли это так?
Если врач назначил вам статины, задайте ему следующие вопросы:
Почему вы считаете, что мне подходит статины?
Каким образом статины будут влиять на мой организм?
Какова потенциальная польза и риск для здоровья?
Можно ли употреблять статины наряду с теми лекарствами, которые я уже принимаю? (доктор должен точно знать о том, какие препараты вы принимаете помимо прописанных).
Каковы цели данной терапии?
Можно ли заменить статины (аторис, омакор, крестор) другими способами для снижения холестерина и вовсе нужно ли снижать холестерин?
Обычно врачи рекомендуют: не бойтесь статинов. Относитесь к ним, как к витаминам.
Да, Статины быстро уменьшают уровень липопротеинов низкой плотности, которые переносят в организме холестерин из печени, и их повышенный уровень может вызывать жировые отложения в стенках сосудов.
Если организм по каким-то причинам повышает уровень холестерина, значит, это необходимо для вашего здоровья.
Искусственное снижение уровня холестерина с помощью статинов лишает вас этой защиты и может стать причиной огромного количества проблем со здоровьем — начиная с нарушения работы надпочечников, вырабатывающих важнейшие гормоны.
Как работают статины?
Ингибиторы ГМГ КоА-редуктазы или статины (Аторвастатин, Ловастатин, Симвостатин) подавляют производство холестерина в организме. Многие думают, что это хорошо. Статины снижают уровень холестерина, не позволяя организму вырабатывать мевалонат, который является предшественником холестерина. Когда организм вырабатывает меньше мевалоната, в клетках формируется меньше холестерина, и в результате его уровень в крови снижается. Большинство людей и в этом не увидят ничего плохого. Однако, мевалонат является источником не только холестерина, но и многих других веществ, выполняющих важные биологические функции, и их отсутствие может быть источником многих проблем.
Основными препаратами статинов являются Розувастатин, снижающий холестерин на 55%, Аторвастатин, уменьшающий это показатель настолько же, аторвастатин, сокращающий ХС до 47%. Симвастатин имеет показатель 38%, Правастатин — 28%, Флувастатин — 29% и Ловастатин — 25%. Таким образом, активность лекарств различна, действие их этим не ограничивается.
Статины позиционируются как панацея от ключевых сердечных заболеваний и сопутствующих осложнений.
Однако связь сахарного диабета и ишемической болезни сердца чрезвычайно сильная. Взрослые с сахарным диабетом в 2-4 раза чаще страдают заболеваниями сердца или инсультами. Тогда, что мы лечим статинами?
Последние клинические наблюдения врачей сводятся к тому, что кроме уже известных побочных эффектов статинов имеется еще и угроза развития сахарного диабета.
Регулярный прием статинов на 9% увеличивает вероятность развития сахарного диабета.
В феврале 2012 года FDA объявило о внесении дополнительных изменений в информацию о возможных нежелательных явлениях, связанных с приемом статинов, в том числе – повышение HbA1c и глюкозы сыворотки крови.
В 2010 году были опубликованы данные рандомизированного, плацебо-контролируемого исследования, в котором оценивалось влияние 2-месячной терапии аторвастатином в дозах 10, 20, 40 и 80 мг/сут на уровень инсулина, глюкозы, гликированного гемоглобина, липопротеинов и апопротеина В в плазме крови по сравнению с плацебо у больных с гиперхолистеринемией.
Аторвастатин в дозах 10, 20, 40 и 80 мг/сут значительно снижал уровень холестерина липопротеидов низкой плотности (ЛПНП) (на 39%, 47%, 52% и 56% соответственно) и уровень аполипопротеина В (на 33%, 37%, 42% и 46% соответственно) как по сравнению с исходным уровнем.
Атеросклероз является первостепенной причиной инсультов, инфарктов и прочих проблем с кровеносными сосудами. Проблему в развитии болезни создает холестерин, откладывающийся на стенках капилляров и артерий в виде бляшек. Его уровень стоит понижать с целью предупреждения и терапии атеросклероза.
Статины – что это такое?
Те люди, которые лечатся от сердечно-сосудистых заболеваний, знают, что статины это безопасные и эффективные препараты, понижающие холестерин. Но это не совсем верно. Статины не дают вырабатываться ферментам, которые вырабатывают белки переносящие холестерин. В результате перенос холестерина из печени к тканям уменьшается. Так что его уровень в организме уменьшается. При этом, препараты о которых мы будем говорить умеют расщеплять уже имеющиеся бляшки в сосудах и жировые ткани.
Статины от холестерина – польза и вред
Нужно понимать, что при всей пользе даже самые действенные статины оказывают вредное побочное действие. Их нельзя самостоятельно подбирать на свое усмотрение или по «совету соседки» и вот так вдруг пить. Статины должен выписывать лишь врач по показаниям. Этого не стоит пугаться, ведь во многих случаях концентрация холестерина может быть снижена иными способами. Например, можно исключить из рациона вредные продукты, повышающие холестерин. Еще можно отказаться от привычек не полезных здоровью, начать повышать физическую активность, вовремя ложиться спать и высыпаться 8 часов.
Польза статинов от холестерина
Когда не медикаментозные методы оказываются малоэффективными, то описываемые средства становятся подходящими в лечении самых трудно излечимых сердечно-сосудистых болезней. Полезные свойства статинов заключается в таких действиях:
* понижение риска инфаркта;
* предупреждение ишемических транзиторных атак и инсультов;
* торможение развития и профилактика развития болезни атеросклероз;
* приведение в норму работы сердца на фоне ишемической болезни или стенокардии;
* купирование признаков сахарного диабета;
* снижение массы тела при высоком индексе массы тела;
* снижение воспаления на стенках сосудов;
* стабилизация атеросклеротических бляшек;
* снижение вязкости крови для снижает риска тромбов;
* приведение в норму процессов метаболизма в организме;
* расширение сосудов.
Самые безопасные и эффективные статины от холестерина – средства для повышения скорости восстановления после:
* стентирования;
* коронарного шунтирования;
* ишемического инсульта;
* инфаркта миокарда;
* ангиопластики;
* легочной эмболии.
Статины понижают выработку коэнзимов Q10, а их дефицит грозит:
* слабостью и болью в мышцах;
* утомляемостью;
* застойной недостаточностью сердечной мышцы;
* колебаниями и даже резкими скачками давления;
* разрушением ткани мышц (рабдомиолиз).
Также статины приводят к:
* нарушениям сна;
* снижению количества тромбоцитов в единице крови;
* ухудшению остроты вкусовых ощущений и слуха;
* изжоге;
* тошноте;
* отекам конечностей;
* экземе;
* повышению восприимчивости кожи к солнечному излучению;
* покраснению и зуду эпидермиса;
* рвоте;
* повышенному газообразованию в кишечнике;
* болям в эпигастральной области;
* частым кровотечениям из носа;
* диарее;
* учащению испускания мочи;
* высокому выделению пота;
* аллергии;
* нарушению потенции;
* головокружению;
* сухому кашлю;
* нарастанию рецидивов бронхиальной астмы;
* нарушению работы мозга;
* депрессии;
* резким изменениям настроения;
Вред от статинов:
* желтуха;
* судороги;
* панкреатит;
* отслоение или шелушение верхних слоев кожи;
* гепатит;
* колебания сахара в крови;
* раздражительность;
* обострение артрозов и артритов;
* перепады настроения;
* поражения нервных тканей не воспалительного характера;
* анорексия;
* рвота;
* воспаление и поражение почек.
Побочные эффекты есть даже у самых безопасных статинов. Но, как правило, они проявляются у тех пациентов, которые не читали инструкцию и не следовали написанному в ней. При лечение статинами нельзя курить, потреблять алкоголь. Нужно придерживаться здорового питание и регулярно тренировать свою физическую силу. Придерживаясь инструкции и пожеланий, выше написанных норм, побочных действий не сложно избежать.
Самые первые статины были получены из обыкновенных продуктов. На их основе были разработаны средства группы ловастатинов. Все следующие поколения средств изготавливаются из синтетических компонентов. Не стоит думать, что натуральные статины – самые безопасные и эффективные. На самом деле, синтетические статины реже имеют побочные эффекты и организм на них лучше реагирует. Кроме ловастатинов в первое поколение препаратов причисляют правастатины и симвастатины.
Даже ранние гиполипидемические средства производят выраженный эффект. Лучшие статины широко используются в профилактике инсультов, атеросклероза, инфаркта миокарда, особенно если к перечисленным патологиям имеется наследственная предрасположенность.
Показания к приему первого поколения препаратов:
* коронарный атеросклероз;
* малая действенность диеты вместе с физическими нагрузками;
* первичная гиперхолестеринемия.
Второе поколение статинов
Оно представлено флувастатинами. Лекарства эффективные и безопасные. Их можно принимать с 10 лет. В их составе натриевая соль.
Показания к приему флувастатинов:
* для профилактики осложнений ИБС (ишемическая болезнь сердца);
* гиперхолестеринемия;
* смешанная дислипидемия;
* коронарный атеросклероз;
* профилактика последствий негативного характера от операций на сосудах и сердце.
Третье поколение статинов
Это аторвастатины. Они дают выраженное улучшение в функционировании сердечно-сосудистой системы. Считается, что статины из этого поколения – самые эффективные, быстрые и безопасные для предупреждения кардиоваскулярных патологий и сахарного диабета.
Показания к назначению:
* усугубленная гиперхолестеринемия;
* наследственная предрасположенность к болезням сердца и сосудов;
* дислипидемия по смешанному типу;
* развивающийся атеросклероз.
Статины последнего 4-го поколения
Они включают розувастатины и питавастатины. Имеют такие преимущества:
* дозировка ниже, при том же эффекте, что раньше;
* обеспечивают быстрый ответ от организма на воздействие;
* длительное воздействие;
* их разрешено использовать одновременно с прочими кардиологическими препаратами;
* малая вероятность побочных эффектов;
* не влияют на обмен глюкозы.
Самые новые статины – самые безопасные и эффективные лекарства. Их советуют в следующих случаях:
* осложненный, прогрессирующий атеросклероз;
* гиперхолестеринемия на любой стадии;
* диабет сахарный;
* болезнь сердца ишемическая;
* предрасположенность на генетическом уровне к сосудистым недугам;
* дислипидемия;
* восстановление после инсульта, инфаркта и операций на сердечной мышце.
Препараты статины – список
Только квалифицированный доктор должен рекомендовать конкретные названия препаратов. Самодеятельность пациента может вести к повреждению внутренних органов. Названия разных поколений статинов будут приведены ниже.
Это вещество первого поколения статинов. В продаже представлено как таблетки с таким же названием.
Аналоги Симвастатин по действующему веществу:
* Симвастол;
* Симгал;
* Зоватин;
* Зокор;
* Зоста;
* Симвагексал;
* Симвакард;
* Симвакор;
* Вастатин;
* Овенкор;
* Вазилип;
* Симло;
* Синкард и другие.
Также представитель первого поколения статинов.
Аналоги по действующему веществу:
* Липостат;
* Правапрес;
* Правастатин.
Гиполипидемический препарат первым выделенный из грибков источников пенициллина. Он не самым действенный, но одним из наиболее безопасных.
Аналоги по действующему веществу:
* Ловакор;
* Холетар;
* Кардиостатин;
* Мевакор;
* Ловастерол;
* Апекстатин;
* Ловастатин;
* Ловагексал;
* Ровакор;
* Медостатин;
* Липрокс и другие.
Представитель статинов второго поколения. На основе этого вещества выпускаются таблетки Лескол. Они изготавливаются в 3-х видах с дозировкой по 80 мг:
* Лескол;;
* Лескол Форте;;
* Лескол XL.
Вещество из третьего поколения гиполипидемических средств. На его основе также выпускаются:
* Анвистат;
* Липитор;
* Аторвастатин;
* Липримар;
* Тулип;
* Канон;
* Атомакс;
* Торвакард;
* Липтонорм;
* Аторвокс;
* Аторис и другие.
Статины четвертого поколения. На сегодняшний момент самые безопасные и эффективные. Имеют пролонгированное действие. Розувастатин выпускается в одноименных таблетках. Он также содержится в таких препаратах-аналогах:
* Мертенил;
* Крестор;
* Розулип;
* Акорта;
* Розукард;
* Тевастор;
* Розарт;
* Роксера.
Самый современный препарат четвертого поколения. На его основе производится препарат Ливазо.
Доктора с опытом назначают средства из последнего поколения с длительным действием и с минимальной дозировкой. Самые эффективные статины от холестерина – розувастатин и питавастатин:
* Мертенил;
* Крестор;
* Валарокс;
* Роксера;
* Розав;
* Розукард;
* Акорта;
* Ливазо.
Природные безопасные статины
Тем людям, кому просто хочется контролировать уровень холестерина для профилактики, стоит порекомендовать природные лекарства понижающие его. Сами изучите их список и поймете, что вреда от них при разумном потреблении не будет:
Ресвератрол. Это вещество есть в кожуре красного и белого виноградов, а также в красном вине.
Жирные кислоты. Льняное масло и жирные сорта рыбы заменяют холестерин вредный на полезный.
Аскорбиновая кислота. Понижает плохой холестерин, укрепляет иммунитет, поддерживает сосудистые стенки в хорошем состоянии. Ее источники – облепиха, капуста белокочанная, настой шиповника, цитрусовые, чёрная смородина.
Ниацин. Его источники – мясо, красная рыба, орехи и злаки.
Кумарин. Его известный источник — куркума.
Пектины. Его источники – яблоки, фасоль, перловая крупа, капуста и груша.
Отзывы о статинах
В Интернете подтверждают эффективное действие статинов. Однако людей пугают последствия их длительного потребления (годы, десятилетия).
Многие пишут так: недавно был инфаркт. Доктор прописал Аторвастатин. Холестерин быстро снизился до 4.22. Пить его долго, всю жизнь. Выдержит ли печень?
- Долго боялся принимать розувастатин-сз, но оказалось что с печенью все в порядке, анализы стали лучше, с печенью все в норме
- Пью статины несколько месяцев. В последние 2 месяца добавили дибикор. Холестерин пришел почти в норму, а с дибикором и триглицериды стали в норме. Самочувствие хорошее.
Как долго принимать статины для снижения холестерина?
Для понижения холестерина статины принимают вечером один раз в день. Розувастатин и аторвастатин можно принимать в любое время, так как они одинаково воздействуют весь день. При помощи статинов вполне можно удерживать концентрацию холестерина такой, когда новые бляшки на стенках сосудов образовываться не будут, а старые продолжат растворятся. Доктора по этой причине и советуют применять статины пожизненно. При этом изначальная доза препарата снизится со временем в несколько раз, но будет эффективной.