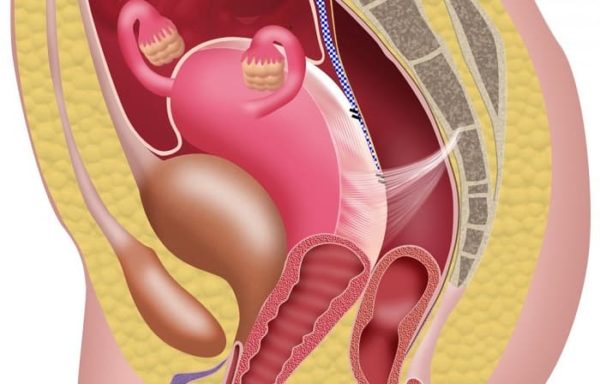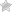
Пролапс сопровождается давлением в области крестца, ощущением инородного тела в промежности и другими неприятным симптомами.
Диагностика пролапса не представляет сложности, и уже при первичном гинекологическом осмотре врач может поставить диагноз.
Что касается лечения данной патологии, оно чаще всего хирургическое, а при противопоказаниях к подобному вмешательству, женщине устанавливают маточное кольцо – пессарий, который удерживает детородный орган от выпадения наружу.
Сущность патологии
По сути, пролапс – это грыжевое выпячивание, развивающееся при ослаблении тонуса мышц, которые поддерживают матку в правильном положении.
Заболевание встречается достаточно часто, согласно медицинской статистике около 30% гинекологических проблем приходится именно на выпадение детородных органов.
Не стоит думать, что эта патология касается только женщин пожилого возраста – безусловно, с возрастом риск пролапса возрастает, однако, и молодые женщины нередко сталкиваются с этим неприятным заболеванием.
Изолированное выпадение матки диагностируется реже, чаще вместе с половыми органами смещаются мочевой пузырь и прямая кишка.
Соответственно различают цистоцеле и ректоцеле.
Причины пролапса кроются в ослаблении мышечного тонуса, этому явлению могут способствовать следующие провоцирующие факторы:
- тяжелые или многочисленные роды, родовые травмы половых органов;
- хронические заболевания, которые сопровождаются сильным кашлевым синдромом, что приводит к постоянному напряжению мышц брюшной полости;
- запоры;
- занятия тяжелыми видами спорта;
- поднятие тяжестей;
- чрезмерные физические нагрузки;
- недостаточность эстрогена.
После 50 лет пролапс диагностируется у половины женского населения.
В этом случае заболевание развивается в результате естественных процессов старения организма, авитаминоза, гормональной недостаточности, приобретения в течение жизни различных заболеваний, родов и абортов.
В некоторых случаях пролапс может стать последствием воспалительных заболеваний половых органов, а также осложнением после оперативных вмешательств в репродуктивную систему.
Многие специалисты уверены в наследственной предрасположенности женщины к данному недугу, точнее не к самому пролапсу, а к слабости мышечного аппарата.
https://youtube.com/watch?v=wwXbC1VbXjA
Симптоматические проявления
Клиническая картина пролапса становится ярче при прогрессировании недуга, у женщины могут отмечаться следующие проявления разной интенсивности:
- болевые ощущения во влагалище и в поясничном отделе;
- усиление боли при длительном сидении;
- кровотечения;
- ощущение постоянного присутствия инородного предмета во влагалище;
- запоры;
- затруднение мочеиспускания;
- ложные позывы в туалет;
- дискомфортные ощущения во время интимного контакта, в запущенных случаях половая близость становится невозможной;
- в результате трения детородного органа при ходьбе, его поверхность может повреждаться, что приводит к инфицированию, которое влечет за собой различные воспалительные процессы как в репродуктивной системе, так и в мочевой;
- нарушение кровообращения, приводящее к варикозному расширению вен на нижних конечностях.
ОБРАТИТЕ ВНИМАНИЕ!
Процесс опущения матки довольно длительный, и, если женщина регулярно не проходит гинекологические осмотры, заболевание обнаруживается в уже запущенной стадии, когда консервативные методики не могут с ним справиться.
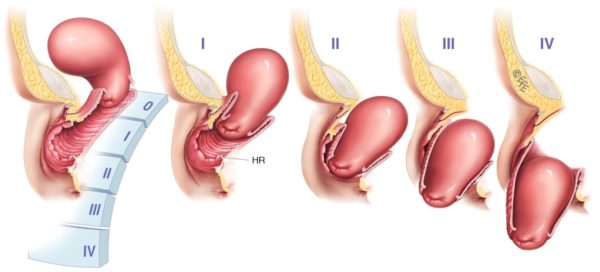
Степени выпадения
Выпадение детородного органа классифицируется по степеням:
- 1 степень – шейка матки находится в середине влагалища или чуть выше;
- 2 степень – влагалищные стенки и шейка смещаются до влагалищного преддверья,
- 3 степень – частичный пролапс, шейка матки и стенки влагалища выходят за пределы влагалища, а сам детородный орган оказывается во влагалищной области;
- 4 степень – полный пролапс, матка выпадает полностью, то есть покидает пределы влагалища и оказывается снаружи.
https://youtube.com/watch?v=ZFNCjdLU-LA
Когда нужна операция?
К хирургическому лечению пролапса целесообразно прибегать в следующих случаях:
- 3 и 4 степень выпадения;
- заболевание прогрессирует, и консервативные методики не дают эффекта.
Следует помнить и о противопоказаниях к вмешательству:
- инфекционные процессы в организме;
- воспаления репродуктивных органов;
- патологии крови, заключающиеся в ее плохой свертываемости;
- онкология половых органов;
- серьезные заболевания;
- обострение воспалительных процессов в органах малого таза, которые протекают в хронической форме.
Пролапс матки, как правило, диагностируется в запущенных стадиях, когда решить проблему можно только хирургическим путем. Современные медицинские технологии располагают различными методами операционного вмешательства, среди которых для каждой женщины можно подобрать наиболее оптимальный. Если речь идет о женщинах репродукционного периода, им рекомендуется проводить щадящие органосохраняющие вмешательства, после которых возможна беременность и роды. Женщинам, которые уже вступили в климактерический период желательно удалять матку полностью, такая необходимость обуславливается исключением дальнейших рецидивов и развития осложнений. Надо сказать, что, учитывая большую распространенность данной патологии, операции по ликвидации пролапса поставлены на поток, и специалисты отточили ход вмешательства до мелочей.
Хирургическое лечение
На сегодняшний день используютсяследующиехирургическиевмешательства:
- Вагинопексия – малоинвазивная методика, которая заключается в подшивании стенок вагины к животу. Существует передняя и задняя вагинопексия, соответственно для подшивания передней или задней стенки влагалища. Надо сказать, это метод не является очень эффективным, поскольку риск рецидива присутствует.
- Кольпография. Это одна из разновидностей кольпопластики. В этом случае ушивают влагалищные стенки. В ходе операции часть стенок иссекается, а оставшиеся мышцы фиксируются.
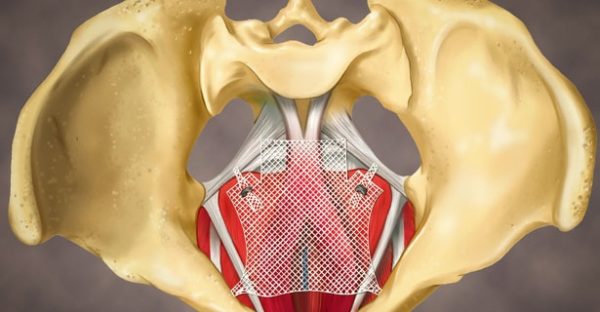
- Жесткая фиксация. При данном вмешательстве детородный орган крепится к крестцу или брюшине. Такую операцию проводят или абдоминально, или трансвагинально. В некоторых случаях в ходе операции устанавливается сеточный протез, который будет прочно фиксировать орган, и исключит возможность рецидива.
- Лапароскопия. Доступ к матке предоставляется при помощи проколов в брюшной стенке. Врач подшивает опустившуюся матку к другим органам, которые более фиксированы. Для предотвращения повторного выпадения могут быть использованы сетчатые протезы.
- Пластика шеечной области. Такую операцию можно проводить различными способами – криодеструкция, лазер, радиоволны, хирургия и так далее. Специалист удаляет часть шейки и фиксирует ее.
- Гистерэктомия. Детородный орган удаляется через вагину. Данное вмешательство в основном показано женщинам пожилого возраста, когда в сохранении детородной функции уже нет необходимости.
- Лапаротомия. Матка подтягивается через полостной разрез. При этом шрам остается не только на животе пациентки, но и на детородном органе.
Выбор операционного вмешательства – это очень ответственный момент, от которого будет во многом завесить дальнейшая функциональность репродукции женщины.
Поэтому доверять выбор вмешательства необходимо квалифицированному и опытному врачу.
Какой метод более эффективен?
Все описанные выше методы являются эффективными в том или ином случае.
Все зависит от стадии пролапса, возраста женщины, ее дальнейших планов на роды, ее общего состояния, наличия фоновых недугов и так далее.
ВАЖНО!
Пожилым женщинам рекомендуется гистерэктомия, а женщинам планирующим в дальнейшем зачатие, лучше остановить свой выбор на кольпорафии и ее различных вариациях.
Что делать если боишься операции?
Современные медики, как говорится, уже набили руку, проводя операции по ликвидации пролапса, поэтому отказываться от хирургического вмешательства из-за страха не стоит.
Осложнения после подобных вмешательств случаются крайне редко, а период восстановления не сложен и не долог.
Данная патология без лечения может привести к серьезным осложнениям, которые все равно закончатся операцией, только более серьезной и более травматичной.
Восстановительный период
Реабилитационный период после операции длится месяц, в это время женщина должна придерживаться следующих несложных правил:
- не заниматься спортом;
- не поднимать тяжести;
- исключить половые контакты;
- не допускать запоры;
- не сидеть на корточках;
- не принимать ванны и не посещать бассейны;
- не ходить в баню и сауну;
- стараться как можно меньше сидеть (если операция проводилась трансвагианально);
- регулярно проходить профилактические осмотры;
- в точности выполнять все рекомендации врача.
Возможные последствия
Операции по опущению матки в большинстве случаях опасными последствиями не сопровождаются, но в некоторых случаях могут возникать:
- проблемы с мочеиспусканием;
- воспаление рубца (если была проведена лапаротомия);
- наружные и внутренние кровотечения;
- перитонит;
- гематомы в области послеоперационного шва.
ОСТОРОЖНО!
Если кровянистые выделения наблюдаются в первые 2 недели после вмешательства, пугаться не стоит – это норма, если же они продолжаются более 3 недель, необходимо срочно сообщить об этом лечащему врачу.
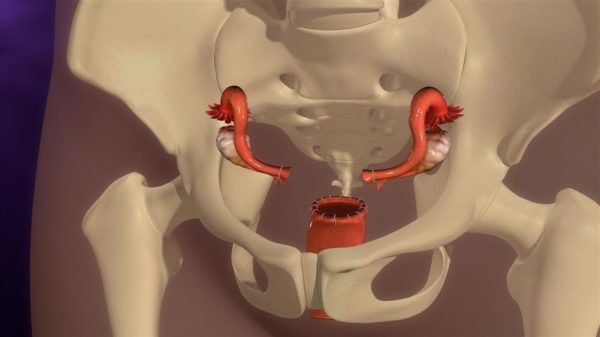
Удаление матки
Удаление матки при ее опущении проводится при помощи гистерэктомии.
К такому вмешательству прибегают при наличии серьезных показаний, так как удаление детородного органа может спровоцировать смещение кишечника и мочевого пузыря.
Проводится вмешательство через влагалище или абдоминально. Естественно, в первом случае послеоперационный период и проще, и короче.
На передней стенке вагинального канала делают разрез, через него выводят детородный орган, пересекают связки, сосуды и трубы.
Культю влагалища фиксируют и создают высокую промежность. В некоторых случаях для предотвращения опущения влагалища, его фиксируют сетчатым протезом.
Заключение и выводы
Несмотря на то, что пролапс – это не смертельный недуг, его осложнения могут существенно ухудшить качество жизни женщины.
Поэтому лечить патологию нужно в обязательном порядке.
Полезное видео
Из видео вы узнаете о том, как лечить выпадение матки:
https://youtube.com/watch?v=-naCRrub6LU
Вопрос-ответ
Какая операция лучше при выпадении матки?
Лапароскопическая промонтофиксация — это хирургическая процедура, которая выполняется для коррекции опущения органов малого таза. Промонтофиксация означает подшивание органов к промонториуму (передней поверхности крестца), что позволяет восстановить их нормальное положение и функцию.
Насколько успешной является операция по поводу пролапса?
Считается, что эта процедура успешна примерно в 85% случаев, но возможно, что у некоторых женщин в дальнейшем может развиться повторное выпадение свода влагалища. Важно помнить, что выпадение может повториться, или может произойти выпадение другой части стенки влагалища.
Что вставляют при опущении матки?
Установка пессария — это неинвазивная процедура, в процессе которой осуществляется введение во влагалище медицинской конструкции для поддержания матки в правильном положении при ее опущении (пролапсе).
Как лазером лечат опущение матки?
Лазерное лечение пролапса выполняется в гинекологическом кресле. Врач-гинеколог вводит стерильный тампон во влагалище, чтобы собрать лишнюю жидкость, вынимает его, а после вводит насадку лазерного аппарата, который равномерно прогревает стенки влагалища, что способствует сокращению и сужению просвета стенок влагалища.
Советы
СОВЕТ №1
Перед принятием решения о проведении операции, обязательно проконсультируйтесь с несколькими специалистами. Это поможет вам получить полное представление о возможных методах лечения и выбрать наиболее подходящий вариант.
СОВЕТ №2
Изучите отзывы женщин, которые уже прошли через операцию. Это может дать вам представление о реальных результатах и возможных осложнениях, а также помочь в выборе врача и клиники.
СОВЕТ №3
Не забывайте о важности подготовки к операции. Соблюдайте рекомендации врача по предоперационному обследованию и подготовке, чтобы минимизировать риски и повысить шансы на успешное восстановление.
СОВЕТ №4
После операции уделите внимание реабилитации. Следуйте указаниям врача по восстановлению, выполняйте физические упражнения, если это рекомендовано, и обращайте внимание на свое самочувствие, чтобы избежать осложнений.