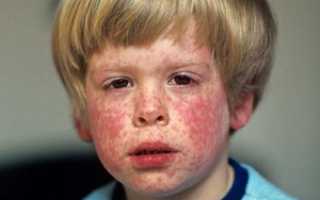
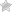Краснуха – острое инфекционное заболевание с характерной симптоматикой. Непривитые дети чаще всего болеют в возрасте от 2 до 9 лет по причине слабого иммунитета.
Вирус легко передаётся здоровым людям, отказавшимся от вакцинации. Краснуха по многим признакам напоминает скарлатину, ветрянку и корь. Консультация педиатра – обязательное условие для успешного лечения болезни.
Причины возникновения
Возбудитель – вирус краснухи. Инфекционный агент легко распространяется в окружающей среде, быстро размножается в организме. Источник заражения – больной человек с ярко-выраженными или смазанными признаками.
Ребёнок, в организм которого проник вирус, становится заразным на протяжении 5–6 дней после появления высыпаний. Опасно, что за неделю до возникновения мелких пятнышек, покрывающих большую часть тела, маленький пациент уже заражает окружающих, даже не подозревая об этом.
Общение будущей мамы с больным малышом может закончиться плачевно для развивающегося плода, если у девушки не была проведена иммунизация против краснухи.
Провоцирующие факторы:
- ослабленный иммунитет;
- отсутствие вакцинации в положенные сроки;
- врождённая краснуха. Возбудитель передаётся к плоду от больной матери.
При отсутствии вакцинации человек может заболеть, будучи взрослым. У деток симптоматика ярко-выражена, но малыши/школьники неплохо переносят болезнь. Инфекционное заболевание у взрослых протекает тяжело, грозит серьёзными осложнениями. Особо опасен вирус краснухи для беременной и плода. При развитии болезни в I триместре возможны уродства, пороки развития у малыша, иногда, даже гибель плода.
Врачи отмечают, что краснуха у детей представляет собой острое инфекционное заболевание, которое может иметь серьезные последствия, особенно для беременных женщин. Симптомы, как правило, включают сыпь, лихорадку, увеличение лимфатических узлов и общую слабость. Важно помнить, что сыпь начинается на лице и постепенно распространяется по всему телу, что может помочь в диагностике. Лечение, как правило, симптоматическое и включает жаропонижающие средства и обильное питье. Профилактика заболевания заключается в вакцинации, которая является наиболее эффективным способом защиты. Врачи подчеркивают важность вакцинации, так как она помогает предотвратить вспышки и защищает не только детей, но и общество в целом. Своевременное обращение к врачу при первых признаках заболевания также играет ключевую роль в его контроле.

Пути заражения
Заболевание высоко заразное, для передачи вируса достаточно даже не очень длительного общения больным. Болеют детки, посещающие дошкольное учреждение, школу, непривитые члены семьи.
Пути передачи:
- контактный. Через общие игрушки;
- вертикальный. От матери, через кровь при беременности вирус поступает прямо к плоду;
- воздушно-капельный. При общении с больным человеком, поцелуях.
[note] Важно! Вирус краснухи наносит огромный вред плоду во время беременности. Будущая мама должна полностью отказаться от контактов с детками, у которых диагностирована краснуха. Важно помнить, что вирус легко передаётся от больного человека к здоровому.[/note]
Симптоматика
Как выглядит краснуха у детей? Коварство вирусного заболевания – длительный инкубационный период со слабыми симптомами. Высыпания на теле ещё не появились, но больной ребёнок уже щедро «делится» вирусом с окружающими. Заразиться могут даже взрослые, если по каким-либо причинам не была проведена вакцинация в 1 год, ревакцинация в 6 лет, затем – в подростковом возрасте (для девушек). Юношам 15–17 лет проводится ревакцинация от опасной болезни – паротита.
Клиническая картина и признаки краснухи у ребенка:
- после контакта с вирусоносителем инфекционный агент попадает в здоровый организм, быстро размножается, с током крови постепенно проникает в различные органы и системы. Инкубационный период длится 3 недели;
- появляются первые признаки заболевания, которые мало напоминают краснуху: излишняя раздражительность, капризы без видимой причины, сонливость, вялость;
- после распространения вируса по всему телу слегка напухают, уплотняются лимфоузлы в паху, под челюстью, в подмышечных впадинах. Через двое – трое суток признаки перемещаются к области затылка: на этом участке также увеличиваются лимфоузлы;
- поднимается температура, часто до 38 градусов, ухудшается самочувствие, у ребёнка появляется кашель. Приступы мучают деток несколько раз на день;
- заложенность носа, сильная отёчность слизистых – ещё один симптом краснухи. Характерно, что выделений из носовых ходов практически нет;
- высыпания по всему телу появляются через 2 дня. Вначале плоские пятнышки размером до 3 мм локализуются на участке носогубного треугольника, передней поверхности шеи, около ушей;
- через сутки – двое округлые или овальные пятнышки красного цвета с розоватым или оранжевым оттенком появляются на плечах, спине, распространяются на живот, бедра, охватывают пах;
- тело покрывается пятнышками на протяжении от 3 до 7 дней, затем высыпания бледнеют, постепенно исчезают бесследно;
- проходят другие признаки: состояние нормализуется, отёчность слизистой спадает, кашля нет, ребёнок активно ест;
- заболевание у деток протекает легко. При соблюдении постельного режима, симптоматическом лечении, осложнения бывают редко. Если ребёнок очень слабый, терапия проводится неправильно, вирус поражает отделы головного мозга, область горла и носоглотки. Возможные последствия недолеченной инфекции – менингит, отит, энцефалит. Иногда развивается артрит, ангина.
Краснуха — это вирусное заболевание, которое чаще всего поражает детей. Симптомы начинаются с легкой лихорадки, головной боли и увеличения лимфатических узлов, после чего появляется характерная сыпь, которая сначала появляется на лице, а затем распространяется по всему телу. Родители отмечают, что сыпь может быть яркой и зудящей, что вызывает дискомфорт у ребенка. Лечение, как правило, симптоматическое: важно обеспечить покой, обильное питье и жаропонижающие средства при необходимости. Профилактика заключается в вакцинации, которая помогает предотвратить распространение вируса. Вакцинация против краснухи рекомендована в раннем детском возрасте и является частью национального календаря прививок. Родители должны быть внимательны к проявлениям заболевания и при необходимости обращаться к врачу. На фото проявлений краснухи можно увидеть, как сыпь выглядит на разных стадиях, что помогает в диагностике.

Диагностика
Многие родители принимают краснуху за ОРЗ, по своей инициативе начинают терапию, но часто выбирают неподходящие лекарства. Симптоматика смазывается, самолечение иногда провоцирует осложнения, особенно, у малышей.
Для постановки точного диагноза обязательно проводится анализ крови из вены. Цель – выявить противовирусные антитела. Важно провести исследование на 1–3 день заболевания, затем через 7–10 дней. После проникновения, активного действия вируса краснухи количество антител увеличивается более чем в 4 раза.
При несвоевременном обращении к врачу родители не подозревают, что имеют дело с опасным вирусным заболеванием. Ребёнок посещает сад, школу, играет с ровесниками во дворе, заражает непривитых деток. Мода на отказ от прививок провоцирует появление новых случаев заболевания.
Методы и правила лечения
Специальных препаратов для борьбы с вирусной инфекцией не существует. Единственный метод, позволяющий исключить заражение – вакцинация в установленные сроки.
Задача терапевтических мероприятий – улучшить состояние маленького пациента, уменьшить дискомфорт от неприятной симптоматики. При появлении первых признаков (вялость, снижение аппетита плюс увеличенные лимфоузлы) обратитесь к педиатру для выяснения причины плохого самочувствия юного пациента.
При терапии краснухи у детей соблюдайте следующие рекомендации:
- подготовьте малышу отдельную комнату, исключите доступ беременных к больному;
- ограничение контактов требуется на протяжении пяти дней после появления мелкопятнистой сыпи;
- хорошо проветривайте помещение, утром и вечером проводите влажную уборку;
- на протяжении 4–6 дней обязателен постельный режим. При улучшении состояния разрешены спокойные игры, но выходить на улицу, контактировать с детками и взрослыми нельзя;
- измените рацион: давайте деткам небольшие порции, но через каждые 3 часа. Откажитесь от крупных кусков, грубой пищи. Выбирайте блюда, которые нравятся маленькому пациенту;
- исключите сладкое, жирное, острое, откажитесь от булочек. Давайте варёные/свежие овощи, кисломолочные продукты, гречневую кашу, паровые котлеты из говядины/курятины, лёгкие овощные супы. При составлении меню обязательно ищите блюда, богатые белком, витаминными;
- соблюдайте питьевой режим. Избежать обезвоживания из-за высокой температуры поможет правильный питьевой режим. Оптимальный объём жидкости за сутки – от 1,5 до 2 л. Рекомендованы электролиты – Регидрон, Био гайя, слабоминерализованная вода без газа. Дополнительно давайте несладкие морсы, компоты, зелёный чай.
Ещё несколько рекомендаций:
- обязателен приём поливитаминов для укрепления иммунитета. Отличный вариант – витамины Вита-Мишки, Центрум для детей, комплекс Мультитабс с учётом возраста, Вита Кидс;
- не спешите сразу сбивать температуру ниже 38 градусов. Повышенные показатели – признак активной борьбы с вирусом. Столбик термометра долго держится на отметке 38 градусов и выше? Дайте маленькому пациенту жаропонижающее – детский Парацетамол, Эффералган, Нурофен, Ибупрофен (помните о возрасте, дозировке, частоте приёма);
- предупредит поражение сосудов, снизит излишнюю свёртываемость крови препарат Аскорутин. Сосудистая стенка станет крепче, уменьшится отёчность слизистой;
- при сильной головной боли используйте спазмолитики, нестероидные средства с активным противовоспалительным эффектом – Нимесулид, Парацетамол. Аспирин до 12 лет не давайте ни в коем случае: возможны серьёзные осложнения;
- антигистаминные препараты уменьшают отёчность слизистых. Выбирайте составы последних поколений, не провоцирующих сонливость, с минимальным воздействием на печень, почки. Эффективные препараты: Зиртек, Эриус, Цетрин;
- при вторичном инфицировании, осложнениях бактериального характера (пневмония, тонзиллит) требуется приём антибиотиков. Врач возьмёт мазок из горла для бакпосева. После уточнения, какой препарат наиболее активен по отношению к выявленному инфекционному агенту, доктор назначит подходящее антибактериальное средство. Во время приёма антибиотиков давайте ребёнку препараты для защиты микрофлоры кишечника (пробиотики).
Тяжёлая форма краснухи у детей лечится на стационаре, в инфекционном отделении.
Профилактика
Прививка от краснухи – надёжный способ предупреждения заражения. Отказ от вакцинации – риск для малыша.
Особенности вакцинации:
- чаще применяется тривакцина против следующих заболеваний: кори, паротита и краснухи;
- первый раз прививку делают малышу в период от 12 до 15 месяцев;
- ревакцинация проводится в возрасте 6 лет;
- по достижению подростком 15–17 лет обязательна иммунизация против вируса краснухи (для девушек). Парням рекомендована вакцина от паротита (свинки);
- введение ослабленной культуры вируса в подростковом возрасте обеспечит устойчивый иммунитет на протяжении 25 лет. Этот момент важен для предупреждения опасной инфекции у беременных, тяжёлых осложнений репродуктивной системы у юношей;
- если по различным причинам вы отказались от вакцинации малыша в 1 год, до 18 лет можно исправить положение. Обратитесь к доктору для составления графика прививок.
Обязательно укрепляйте иммунитет у деток. Здоровый организм легче переносит любую инфекцию.
[note]Краснуху у детей предупредит простая мера – вакцинация согласно графику прививок. Вовремя обратитесь к педиатру, не отказывайтесь от вакцинации. Заболевание у взрослых протекает тяжело, часто бывают осложнения. Помните: вирус краснухи опасен для состояния репродуктивной системы у мужчин, здоровья малыша в утробе матери.[/note]
Видео о симптомах и лечении краснухи в домашних условиях:

Вопрос-ответ
Какие симптомы при краснухе у детей?
Увеличение температуры тела, насморк и жжение в горле, постоянный сухой кашель, покраснение горла, увеличение шейных и затылочных лимфатических узлов, покраснение глаз, повышенная слезоточивость, боль в суставах и мышцах, вздутие живота, Ещё
Как выглядит краснуха на коже?
Сыпь начинает распространение с области шеи, за ушами, под волосами и на лице, оставляя нетронутыми ладони и подошвы. Сыпь представляет собой мелкие красные или розовые пятна округлой формы, имеющие ровные края и не возвышающиеся над кожей.
Как лечится краснуха?
Лечения краснухи не существует. Все что мы можем — облегчать симптомы и следить за осложнениями. Краснуха не лечится антибиотиками! Любая беременная женщина, перенесшая краснуху, должна немедленно обратиться к своему акушеру.
Какого лечения требует краснуха?
Специфического лечения краснухи не существует, что ее раз подтверждает тот факт, что вакцина – единственный надежный метод уберечь организм от болезни. Само заболевание не страшно для пациента, так как оно вызывает всего лишь небольшое повышение температуры, сыпь на кожных покровах.
Советы
СОВЕТ №1
Перед вакцинацией ребенка обязательно проконсультируйтесь с педиатром. Вакцинация против краснухи является наиболее эффективным способом профилактики заболевания, и врач поможет определить оптимальное время для прививки с учетом состояния здоровья вашего малыша.
СОВЕТ №2
Обратите внимание на симптомы краснухи, такие как сыпь, высокая температура и увеличение лимфатических узлов. При появлении этих признаков немедленно обратитесь к врачу для диагностики и назначения лечения.
СОВЕТ №3
Следите за состоянием здоровья вашего ребенка и избегайте контактов с больными, особенно в период эпидемий. Это поможет снизить риск заражения краснухой и другими инфекционными заболеваниями.
СОВЕТ №4
Обучите ребенка правилам личной гигиены, таким как регулярное мытье рук и избегание прикосновений к лицу. Эти простые меры могут значительно снизить риск заражения инфекциями, включая краснуху.