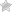Большинство родителей охватывает паническое настроение, если вдруг выявляется пищевая аллергия у их ребенка. Заболевание, конечно, не стоит недооценивать, поскольку оно сопряжено с клиническими проявлениями, которые могут быть опасными для жизни. Однако болезнь успешно лечится и поддаётся правильной профилактике.
Что это
Под пищевой аллергией подразумевают ответную реакцию организма на какой-либо ингредиент питания, оказывающийся в ЖКТ. Иммунная система при этом активно противоборствует поступившим аллергенам, провоцируя образование большого количества гистамина – вещества, увеличивающего проницаемость сосудов. В итоге возникает клиническая картина, типичная для такой патологии, как аллергия.
Заболевание часто путают с таким понятием, как пищевая непереносимость, в основном, из-за схожести симптомов. Однако механизмы образования и течения у этих патологий совершенно разные. Принципиальным отличием пищевой аллергии является участие иммунной системы в генезе заболевания, чего нет при непереносимости компонентов питания.
Кроме того, существует разница, зависящая от количества поступившего аллергена и силы реакции организма на него. В случае аллергии выраженная симптоматика наблюдается даже при незначительном объёме съеденного продукта-провокатора. При пищевой непереносимости сила реакции напрямую зависит от количества поступившего в организм аллергена: чем его больше – тем ярче проявляется симптоматика. Продукт-аллерген, потреблённый в малой дозе, может вообще не вызвать никакой реакции.
Мнение врача:
Пищевая аллергия является серьезной проблемой, с которой сталкиваются многие люди. По мнению врачей, основные причины возникновения пищевой аллергии связаны с нарушением иммунной системы организма, генетической предрасположенностью и воздействием окружающей среды. Среди наиболее распространенных признаков аллергии на пищу врачи выделяют зуд, крапивницу, отек гортани, а также боли в животе и расстройства желудка. Лечение пищевой аллергии, по мнению специалистов, включает в себя исключение аллергенов из рациона, прием препаратов для снятия симптомов и введение иммунотерапии. Важно обратиться к врачу для точного диагноза и разработки индивидуального плана лечения.

На что бывает
Виды аллергии обуславливаются возникновением типичных симптомов на различные группы белоксодержащих продуктов или на множественные пищевые добавки, содержащиеся в компонентах питания.

На молоко
Аллергическая реакция на коровье молоко является одной из самых распространённых, особенно у детей. Аллергенами в этом случае выступают молочные белки: казеин, бета-лактоглобулин, альфа-лактальбумин, лактоферин, бычий сывороточный альбумин. Аллергия проявляется, как правило, на несколько белков одновременно. Следует учесть, что молочные белки устойчивы к воздействию высоких температур. Поэтому этот продукт противопоказан «молочным» аллергикам даже в кипячёном виде.
У детей-аллергиков может наблюдаться типичная реакция на белки говядины. В этом случае говорят о перекрёстном аллергическом проявлении на схожие между собой компоненты.
На мясные продукты
Чужеродными агентами-возбудителями в мясе также являются белки: гаммаглобулин, сывороточный альбумин. Однако в отличие от молочных аналогов мясные белки подвержены разрушению при термической обработке, поэтому аллергия на мясо достаточно редко встречается. Аллергическими представителями этой группы считаются: свинина, говядина, мясо птиц. А вот типичные проявления на колбасу и колбасные изделия редкими не назовёшь. Симптоматика, в этом случае, возникает как реакция на различные пищевые добавки, содержащиеся в продуктах: консерванты, красители, пряности, орехи и др. Важное значение имеет и способ приготовления. При потреблении сыро-вяленных и сыро-копчённых колбасных изделий риск возникновения признаков аллергии увеличивается в несколько раз.
На яйца
Яичный белок – пищевой возбудитель, имеющий большое распространение среди аллергиков. Желток не так токсичен, но тоже запрещен к употреблению при склонности к реакции на яйца. Причем речь идет не только о яйцах в натуральном виде, но и о продуктах, где он содержится в качестве ингредиента.
На рыбу
Белки рыбы также являются сильными аллергенами, вызывающими быстрые и довольно тяжелые характерные проявления. Реакция, как правило, постоянная, сохраняющаяся всю жизнь. Особенно сильные симптомы наблюдаются при употреблении жирных (морских) рыб, рыбы с красным мясом, а также ракообразных и других морепродуктов.
На орехи
Практически все виды орехов способны вызвать аллергию. Даже при малом количестве съеденного продукта у людей, склонных к заболеванию, возникает сильная реакция, характеризующаяся быстротой проявлений. Наиболее опасна такая аллергия для детей, поскольку приводит к тяжелой интоксикации.
На клубнику
Гиперчувствительность к этой ягоде обусловлена содержанием салициловой кислоты, а также других компонентов: флавонидов, пектинов, эфирных масел. Кроме того, патологический приступ могут спровоцировать химические вещества, которыми обрабатывают ягоды для защиты от порчи и для скорейшего созревания. Пищевая реакция на клубнику является одним из самых распространенных проявлений аллергии.
Пищевая аллергия на конкретный продукт носит сугубо индивидуальный характер, но симптомы заболевания, в целом, схожи. Так у детей часто возникает реакция на шоколад и продукты, в которых содержится какао, злаки, цитрусовые. У взрослых можно наблюдать типичные симптомы при потреблении экзотических фруктов, специй, сыров и т.д.
Интересные факты
- Пищевая аллергия чаще встречается у детей, чем у взрослых. По данным Американской академии аллергии, астмы и иммунологии, около 8% детей в возрасте до 5 лет имеют пищевую аллергию.
- Существует более 160 различных пищевых продуктов, которые могут вызывать аллергию. Наиболее распространенными пищевыми аллергенами являются молоко, яйца, арахис, орехи, соя, пшеница, рыба и моллюски.
- Пищевая аллергия может быть вызвана генетическими факторами, а также факторами окружающей среды. Например, дети, у которых есть родители или братья и сестры с пищевой аллергией, имеют более высокий риск развития аллергии сами.

Причины
 Существует немало факторов, которые могут привести к появлению пищевой аллергии. В большей степени ей подвержены дети, начиная с самого раннего возраста, поскольку развивающийся, ещё не окрепший в иммунном отношении, организм очень восприимчив к всевозможным аллергенам, в том числе и пищевым.
Существует немало факторов, которые могут привести к появлению пищевой аллергии. В большей степени ей подвержены дети, начиная с самого раннего возраста, поскольку развивающийся, ещё не окрепший в иммунном отношении, организм очень восприимчив к всевозможным аллергенам, в том числе и пищевым.
У детей
Основными причинами заболевания в детском возрасте являются:
-
генетическая предрасположенность (у ребенка риск проявления болезни увеличивается в несколько раз, если хотя бы один из родителей страдает этой патологией). Реакция, кстати, может быть и на другой аллерген, отличный от наследственного;
-
потребление беременной женщиной неумеренного количества потенциально-аллергенных продуктов, например, рыбы, копченостей и т.д.;
-
заболевания ЖКТ, печени и желчевыводящей системы;
-
сбои в работе щитовидной железы;
-
ранний переход малыша на искусственное вскармливание;
-
нерациональное, несбалансированное питание;
-
частое лечение антибиотиками.
У взрослых
Пищевая аллергия у взрослых людей может иметь несколько иные причины возникновения. Среди них выделяют:
-
воспалительные патологии ЖКТ, характеризующиеся гистаминным эффектом;
-
неправильное, нерегулярное питание;
-
недостаточная выработка ферментов поджелудочной железой, дискинезия желчевыводящих протоков;
-
отклонения показателей кислотности желудочного сока.
Опыт других людей
Пищевая аллергия – распространенное явление, вызванное чувствительностью организма к определенным продуктам. Люди часто сталкиваются с ней, их отзывы подтверждают, что симптомы могут быть разнообразными: от кожной сыпи до нарушения дыхания. Причины возникновения аллергии могут быть генетическими или связанными с окружающей средой. Лечение обычно включает в себя исключение аллергенов из рациона и прием антигистаминных препаратов. Важно помнить, что при подозрении на пищевую аллергию необходимо обратиться к врачу для точного диагноза и назначения соответствующего лечения.

Симптомы
Признаки пищевой аллергии довольно многочисленны, но в каждом отдельном случае их проявление абсолютно индивидуально и зависит от степени предрасположенности организма к заболеванию.
У детей
Первые признаки заболевания можно заметить уже в самом раннем возрасте. У грудничка наблюдаются:
-
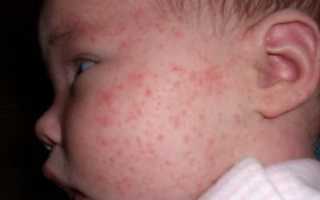
появление сыпи на всем теле или локальными областями (на фото);

-
зуд;
-
шелушение кожи на лице (щеках);
-
не проходящие опрелости, даже при непрерывном уходе;
-
появление чешуек на головке и бровях;
-
крапивница;

-
зудящие высыпания возле заднепроходного отверстия.
Кроме вышеперечисленных симптомов у малышей 1 года жизни происходит ухудшение общего самочувствия, возникает слабость, быстрая утомляемость, апатия. К кожным проявлениям болезни могут добавиться:
-
тошнота, рвота;
-
зуд в ротовой полости;
-
боли в желудке;
-
отсутствие аппетита;
-
запоры;
-
диарея.
Симптомы пищевой аллергии у детей могут проявиться уже через 20-30 минут после проникновения аллергена в организм. В этот момент важно помочь малышу справиться с аллергическим приступом, чтобы не спровоцировать возможные осложнения.
Бывает, что у младенца при первом приступе болезни аллерген не определён. С введением прикорма ситуация может ухудшаться, поскольку неустановленный аллерген будет находиться в рационе малыша. Выявить его будет уже гораздо труднее, поэтому мамам крайне важно замечать любые изменения состояния ребенка после приёмов пищи, особенно на 1 и 2 году жизни.
По мере взросления ребенка симптомы будут несколько ослабевать на фоне укрепления иммунитета и созревания ЖКТ.
У взрослых
Аллергическая реакция на пищу у взрослых людей может давать о себе знать теми же признаками, что и у детей. Однако степень выраженности, как правило, не такая высокая, да и количество симптомов в большинстве случаев меньше. У взрослого могут регистрироваться:
-
сыпь;

-
зуд в местах высыпаний и во рту;
-
расстройства ЖКТ (диарея, тошнота, колики);
-
аллергический ринит (встречается редко при такой аллергии);
-
атопический дерматит.
Осложнения
Симптомы заболевания носят периодический характер, поскольку проявляются только при контакте аллергена с организмом. Однако болезнь будет прогрессировать в более тяжелую форму, если её не лечить.
Желудочно-кишечные расстройства при аллергии могут являться причинами возникновения таких патологий как:
-
аллергический энтероколит – воспаление слизистых оболочек кишечника. Часто возникает на фоне аллергии на молоко и сою;
-
аллергический эзофагит – воспаление пищевода;
-
аллергический гастроэнтерит – воспаление слизистой оболочки желудка.
Наиболее тяжелыми осложнениями болезни являются:
-
ангионевротический отёк (отёк Квинке). Проявляется в виде сильной плотной отёчности как на разных участках кожи, так и на слизистых оболочках внутренних органов;
-
анафилактический шок, при котором общее состояние резко ухудшается, возможна потеря сознания, появление судорог, остановка дыхания;
-
отёчность гортани, которая может привести к удушью.
У детей пищевая аллергия может привести к артериальной гипертензии, нарушениям нервной системы, развитию анемии. Поэтому так важно знать, как проявляется заболевание и чем оно опасно.
Диагностика
Проявление пищевой аллергии – это повод обратиться к врачу. Следует определить пищевой возбудитель, вызывающий реакцию, и пройти лечебный курс, направленный на устранение симптомов заболевания и восстановление организма.
Диагностический комплекс включает в себя:
-
описание признаков заболевания, времени их появления, а так же рациона питания больного до того, как появились симптомы;
-
осмотр пациента;
-
сдачу анализов мочи, кала;
-
сдачу общего и биохимического анализов крови;
-
кожную пробу (контакт аллергического раствора с кожей в течение нескольких часов до появления/отсутствия симптомов). Процедуру назначают взрослым и детям с 5 лет;
-
эндоскопия брюшной полости;
-
УЗИ ЖКТ.
Лечение
Вопрос о том, как лечить пищевую аллергию, имеет принципиальное значение особенно для детей, поскольку они переносят приступы заболевания тяжелее, чем взрослые. Лечение при этом проводится комплексно, с использованием разных методов.
Диета
Одним из важнейших способов противоаллергической терапии является специальная гипоаллергенная диета. Она позволяет исключить попадание аллергенов в организм, восстановить нормальную работу ЖКТ.
В случае, когда аллерген не определён, используют неспецифическую (базовую) диету, содержащую продукты, не вызывающие патологической реакции. К ним относятся:
-
говядина, баранина (постная);
-
мясо индейки, курицы (филе);
-
молоко козье;
-
нежирный творог, кефир;
-
макаронные изделия из твердых сортов пшеницы;
-
овсяная, гречневая крупа, рис;
-
капуста белокачанная, цветная, брокколи, огурцы, шпинат, салат, спаржа, щавель, горох, фасоль;
-
патиссоны, кабачки;
-
укроп, кинза, петрушка;
-
лук, чеснок (с осторожностью);
-
тыква;
-
некрасные фрукты и ягоды;
-
масло растительное;
-
зеленый чай, компот из сухофруктов, минеральная вода.
Все блюда готовят в щадящем режиме, т.е. методом варки, запекания, тушения или на пару. Ограничивают потребление соли, сахара. Диета предусматривает 4-5 разовое питание небольшими порциями до устранения симптомов заболевания.
При пищевой аллергии запрещены:
-
свинина, телятина (жирная);
-
любые колбасные изделия;
-
гусь, утка;
-
яйца;
-
молоко и молочные продукты с высоким процентом жирности;
-
рыба (морская) и морепродукты (ракообразные, мидии и др.);
-
томаты, свёкла, баклажан, морковь, перец;
-
фрукты и ягоды красного цвета;
-
цитрусовые;
-
орехи;
-
мед;
-
выпечка, мороженое;
-
пища, имеющая в составе какао-бобы;
-
грибы;
-
соусы, уксус, приправы;
-
алкоголь;
-
кофе;
-
продукты и напитки, содержащие вкусовые добавки, консерванты, красители и т.д.
Если патология диагностирована у младенца, то кормящей маме необходимо придерживаться базовой диеты в течение всего периода грудного вскармливания. В случае нахождения ребёнка на искусственном питании с помощью врача подбирается адаптированная молочная смесь, не содержащая компонентов, способных вызвать аллергию. Прикорм вводят с осторожностью, начиная с половинки чайной ложки в день, и оценивают реакцию. Если она отсутствует (характерных симптомов нет), то дозу постепенно увеличивают и переходят к новому продукту.
При выявленном аллергене используют специфическую (элиминационную) диету, исключающую продукты-провокаторы, а также те яства, в которых они присутствуют частично. Так в случае аллергии на молоко противопоказаны любые продукты, содержащие его: сыр, творог, масло, йогурт, мороженое и т.д. Однако следует заметить, что молоко – богатый источник кальция и отказ от него при аллергии должен быть оправдан потреблением другой пищи, содержащей этот минерал в достаточном для организма количестве: рыбы, бобовых, овощей.
Диета при реакции на яйца предполагает отказ от любой пищи, содержащей яичные белки. Поэтому при гастрономическом выборе стоит обращать внимание на состав продуктов и не употреблять в пищу те, где присутствуют аллергены.
Диетический режим питания может соблюдаться от одной недели до нескольких месяцев, а в случае тяжелой патологии – всю жизнь. Сильная реакция у детей с возрастом ослабевает, однако, не проходит полностью. В любом случае проявление пищевой аллергии обязует больного, в первую очередь, соблюдать диету.
Препараты
Прием лекарственных препаратов помогает вывести аллергены из организма и быстро сгладить неприятные симптомы. Предполагается использование лекарств следующих медикаментозных групп:
-
Сорбенты, задача которых связать и удалить пищевых раздражителей из организма. Наиболее предпочтителен в этом отношении Энтеросгель. Его назначают детям с 1 года, растворяя разрешенную дозу в кипяченой воде. Принимают 2-3 раза в день. Другие препараты этой группы: Фосфалюгель, Белый уголь, Лактофильтрум.
-
Антигистаминные медикаменты. Обладают выраженным антиаллергическим, противовоспалительным действием, снижают активную симптоматику. Примерами являются: Цетиризин, Дезлоратадин, Супрастинекс, Лоратадин. Препараты принимают курсами в дозировке, назначенной врачом.
-
Гормональные препараты. Назначаются в случае тяжелой формы заболевания, сопровождающейся отечностью дыхательных путей, удушьем. Примеры: Преднизалон, Дексаметазон. Вводятся внутривенно или внутримышечно.
-
Гормональные мази (Элоком, Фторокорт). Используются только по назначению врача, поскольку обладают побочными действиями, способными нанести вред организму. Показаны при средней и тяжёлой кожной симптоматике.
-
Негормональные мази (Фенистил, Бипантен). Действуют в отношении кожных проявлений аллергии легкой и средней степени тяжести.
Все лекарственные средства назначаются лечащим врачом и принимаются в период времени, указанный им же. В случае тяжелых проявлений аллергии (отёке Квинке, анафилактическом шоке) требуется немедленно вызвать скорую медицинскую помощь и доставить больного в стационар.
Народные средства
Приём травяных отваров, настоев, а также примочек на поражённую кожу также способствует устранению неприятных симптомов и очищению организма. Наиболее эффективны для этих целей:
-
Крапива глухая (яснотка). Готовят настой из столовой ложки сухих цветов и стакана кипятка в течение получаса. Принимают по стакану трижды в день.
-
Сельдерей пахучий. Свежевыжатый сок принимают по 2 ч.л. трижды в день за полчаса до еды.
-
Ряска маленькая. Готовят спиртовую настойку из 50 мл водки и 1 ч.л. измельченного сырья. Принимают по 15 капель, растворяя в воде, 3 раза в день.
Подобным образом делают лечебные средства из золототысячника, зверобоя, ромашки аптечной. Растворы на основе этих трав обладают кровоочистительным, противовоспалительным, мочегонным, иммуноукрепляющим и другими свойствами. Перед применением необходима консультация врача.
Профилактика
После проведенного лечения важно закрепить результат и не допускать появления рецидивов.
Профилактические меры в этом случае предполагают качественное, правильное питание с исключением пищи, являющейся источником аллергии. Кроме того, важно вовремя лечить имеющиеся патологии ЖКТ, укреплять иммунитет и вести здоровый образ жизни.
Большое внимание необходимо уделять детям-аллергикам. Каждая мама должна знать, как выглядит пищевая аллергия у её ребенка и что нужно делать при проявлении первых признаков. В любом случае потребуется консультация врача-аллерголога, так как только он сможет определить пищевой аллерген и назначить правильное лечение.
Женщинам в период беременности стоит пристальное внимание уделять своему питанию. В рационе будущей мамы не должно быть продуктов с высокой аллергенностью, чтобы исключить риск возможного развития патологии. В случае имеющейся пищевой аллергии, необходимо посетить врача-аллерголога, который назначит соответствующую диету и лечебные препараты, если потребуется. Самолечением в этом случае заниматься опасно, поскольку риск возникновения аллергических приступов очень высок и может крайне неблагоприятно сказаться на будущей маме и малыше.
Пищевая аллергия – явление весьма распространённое и усугубляющееся появлением всё новых раздражителей. Это весомый аргумент для того, чтобы в серьёз задуматься о своём питании и защитить организм от их неблагоприятных воздействий.
Частые вопросы
В чем причина пищевой аллергии?
Причины пищевой непереносимости могут быть различны. Чаще всего так проявляется «неблагополучие» в системе пищеварения (например, нарушение состава микрофлоры, воспалительные процессы), заболевания эндокринной системы, паразитарные инфекции. Диагностика пищевой аллергии: Специфические IgE к продуктам.
Какие симптомы при пищевой аллергии?
расстройства стула (понос, запор),тошнота, рвота,расстройства аппетита,чувство онемения или жжения в полости рта,отеки слизистых,кожные проявления (в частности, атопический дерматит),крапивница,в некоторых случаях может развиться отек Квинке.
Что нужно пить при пищевой аллергии?
При пищевой аллергии с наличием анацидного гастрита, ферментативной недостаточности пациентам в составе комплексной терапии показаны ферментные препараты (панзинорм, фестал, дигестал), при персистирующем гепатите рекомендуются эссенциале, тюбажи с ксилитом, сорбитом.
Что чаще всего вызывает пищевую аллергию?
Пищевая аллергия – специфическая реакция организма, которая проявляется после употребления в пищу определенных продуктов питания (или их ингредиентов). Чаще всего подобную защитную реакцию вызывает белок, реже – жиры и/или углеводы.
Полезные советы
СОВЕТ №1
При обнаружении признаков пищевой аллергии у себя или у ребенка, обратитесь к врачу-аллергологу для проведения специальных тестов и установления точного диагноза.
СОВЕТ №2
Внимательно изучайте этикетки на упаковках продуктов и уточняйте состав блюд в ресторанах, чтобы избежать употребления пищи, которая может вызвать аллергическую реакцию.
СОВЕТ №3
Ведите дневник питания и состояния здоровья, чтобы выявить связь между употреблением определенных продуктов и возникновением симптомов аллергии. Это поможет врачу определить аллерген и разработать индивидуальную стратегию лечения.