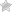Вы узнаете, что это такое портальная гипертензия, какие у нее симптомы, клинические рекомендации к лечению и как лечат состояние с помощью медикаментов и хирургических вмешательств.

Что это
Портальная гипертензия (синдром портальной/воротной гипертензии) – патологическое состояние, при котором наблюдается стойкое повышения давления в системе портальной (воротной) вены, спровоцированное нарушением тока крови в воротных сосудов, венах печени и системе нижней полой вены.Состояние приводит к развитию ряда сопутствующих патологий (асцит, расширение пищеводных вен, увеличение селезенки и др.)
Мнение врача:
Портальная гипертензия – это серьезное состояние, которое требует внимательного медицинского наблюдения и своевременного лечения. Врачи отмечают, что основными симптомами портальной гипертензии являются увеличение живота, вены на животе, асцит, увеличение селезенки и нарушения кровотока в пищеводе. Лечение этого состояния направлено на снижение давления в портальной вене и предотвращение осложнений, таких как кровотечение из варикозно-расширенных вен пищевода. Врачи рекомендуют комплексный подход, включающий лекарственную терапию, диету, хирургическое вмешательство в некоторых случаях, а также регулярное наблюдение и консультации специалистов.

Симптомы
Симптомы портальной гипертензии делятся на ранние и поздние. К ранним относятся:
-
Вздутие живота;
-
Поносы или запоры;
-
Ощущение переполнения желудка и верхних отделов кишечника;
-
Внезапное появление тошноты, которая становится постоянной;
-
Снижение аппетита;
-
Появление и нарастание болей в подложечной области (эпигастрии), боли становятся постоянными;
-
Возникновение болевого синдрома в области правого подреберья, одноименном боку, внизу живота справа;
-
Повышенная утомляемость;
-
Появление и постоянство общей слабости;
-
Снижение веса, вплоть до истощения;
-
Появление желтухи (кожа, слизистые оболочки, склеры желтеют);
-
Изменение цвета кала (становится бесцветным или серым);
-
Редко изначально увеличивается селезенка (развивается спленомегалия);
-
Развитие анемии (снижение содержания красных кровяных телец), снижение количества тромбоцитов и лейкоцитов (белых кровяных телец) – синдром гиперспленизма – повышенной функции селезенки.
Поздние признаки:
-
Появление асцита – патологического скопления жидкости в брюшной полости;
-
Увеличение размеров живота;
-
Появление отеков нижних конечностей;
-
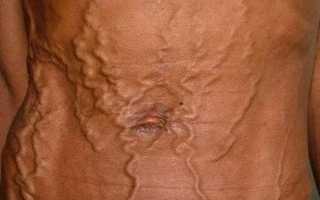
Видимое расширение вен передней брюшной стенки (симптом «головы медузы»);
-
Расширение венозной сети пищевода, желудка, прямой кишки;
-
Внезапные, склонные к повторам, кровотечения (вплоть до не останавливаемых медикаментозно) из расширенных вен желудочно-кишечного тракта;
-
Развитие постгеморрагической (после кровотечений) анемии;
-
Появление кровавой рвоты, кровавого стула при кровотечениях из органов пищеварительной системы;
-
Усиление желтухи;
-
Развитие печеночной энцефалопатии – интоксикация мозга продуктами распада не выделяемых из организма компонентов желчи;
-
Нарушения сердечного и дыхательного ритма;
-
Появление и нарастание одышки, удушья;
-
Нарушение усвоения пищи (быстро появляющаяся рвота, поносы);
-
Нарушения координации движений;
-
Выраженная слабость (вплоть до потери сознания при малейших физических нагрузках).
Интересные факты
- Портальная гипертензия может быть вызвана рядом заболеваний, включая цирроз печени, гепатит и алкоголизм.
- Симптомы портальной гипертензии включают в себя асцит (скопление жидкости в брюшной полости), варикозное расширение вен пищевода и желудка, а также печеночную энцефалопатию (нарушение функции мозга).
- Лечение портальной гипертензии направлено на снижение давления в воротной вене и предотвращение осложнений. Оно может включать в себя медикаментозную терапию, эндоскопические процедуры и хирургическое вмешательство.

Клинические рекомендации
Скачайте PDF с клиническими рекомендациями: Лекарственная терапия портальной гипертензии и ее осложнений.pdf
Клинические рекомендации при лечении пациентов с портальной гипертензией зависят от первопричины развития патологии, выраженности симптомов, тяжести общего состояния больного. Выделяют такие:
-
Лечение больных с кровотечением из варикозно расширенных вен верхних отделов пищеварительного тракта;
-
Терапия пациентов с асцитом;
-
Помощь страдающим от гепаторенального (печеночно-почечного) синдрома.
Кровотечение
Терапия кровотечения (в т. ч. при внепеченочной гипертензии):
-
Срочная госпитализация в хирургический стационар;
-
Остановка кровотечения;
-
Скорейшая ликвидация дефицита объема циркулирующей крови с внутривенным применением катетера и введением больших доз специальных препаратов;
-
Использование свежезамороженной плазмы, взвеси или массы тромбоцитов, если нарушена свертываемость крови;
-
Профилактика повторного кровотечения.
Асцит
Лечение зависит от степени тяжести асцита (1-3). При 1-й степени специализированное лечение не проводится. Асцит 2 степени лечится с помощью бессолевой диеты и калийсберегающими мочегонными средствами (диуретиками) в малых дозах с последующим плавным их увеличением.Успешное лечение – при котором происходит снижение веса больного более 2 кг/нед. При неэффективности терапии назначают мощные канальцевые диуретики (Фуросемид и аналоги) в небольших дозах, понедельно увеличивают их. При чрезмерной концентрации калия в организме применяют максимальные дозировки. Наибольшая потеря веса у больных без признаков отечности за 24 ч не должна превышать 0,5 кг, с ними – не более 1 кг.
Применение диуретиков сопровождается регулярным мониторированием состояния пациента, с контролем степени сознания, водно-электролитного баланса в сыворотке крови. При падении уровня натрия менее 120 ммоль/л (миллимоль/л), прогрессировании почечной недостаточности, усилении энцефалопатии, необходимо срочно прекращать введение мочегонных средств. Если уровень калия в сыворотке снижается ниже 3 ммоль/л прекращают введение Фуросемида, а если концентрация ионов превысит 6 ммоль/л – отменяют калийсберегающие диуретики (Спиронолактон , Верошпирон и др.).
У больных с 3 степенью асцита необходимо проводить лапароцентез (прокалывание брюшной стенки для удаления жидкости из живота) и назначать альбумины (группа белков) в дозе 8 г на 1 л удаленной жидкости. Если удалено более 5 л жидкости, рекомендовано назначать только Альбумин, но не растворы, замещающие плазму (Реополиглюкин, Декстарн и т.д.). После чего назначают диуретики в высоких дозах + бессолевую диету. Радикальным методом лечения пациентов с печеночной гипертензией и тяжелым асцитом является пересадка печени. До трансплантации проводят медикаментозную терапию, лапароцентез в комбинации с внутривенным введением Альбумина 1 раз/14-21 день.
Гепаторенальный синдром
Терапия проводится параллельно с лечением печеночной недостаточности. Оптимальное лечение – пересадка печени. Из медикаментов применяют вазоконстрикторы (препараты, суживающие просвет сосудов) или агонисты (стимуляторы) альфа-адренорецепторов и Альбумин. Лекарства используют до нормализации содержания креатинина (токсический продукт азотистого обмена). Вазоконстрикторы показаны из-за компенсаторного расширения внутриорганных артерий. Сочетанное применение вазоконстрикторов и Альбумина улучшает работу почек, приводит к снижению уровня креатинина, препятствует повторному развитию гепаторенального синдрома.
Альбумин применяют с 1-го дня в минимальной терапевтической дозе, затем постепенно увеличивают концентрацию. Вазопрессоры вводят с перерывом 4-6 ч. Заменить вазопрессоры можно агонистами альфа-адренорецепторов в комбинации с Альбумином и аналогами специфических гормонов и их ингибиторами (вещества, угнетающие функцию) их антагонистов. Терапия проводится в течение 7-14 дней, до снижения концентрации креатинина в сыворотке крови ниже 1,2 мг/дл (миллиграм/децилитр). В профилактических целях прибегают к внутривенному введению Альбумина.
Опыт других людей
Портальная гипертензия вызывает большие беспокойства у людей, но благодаря современным методам диагностики и лечения, большинство пациентов успешно справляются с этим заболеванием. Люди отмечают, что основные симптомы портальной гипертензии, такие как вздутие живота и вены на животе, могут быть контролируемы при своевременном обращении к врачу. Эффективные методы лечения, включая лекарства и хирургические вмешательства, помогают улучшить качество жизни пациентов и предотвратить осложнения.

Лечение
Медикаментозное лечение портальной гипертензии направлено на устранение симптомов патологии, нормализацию общего состояния больного, замедление течения основного заболевания, поддержку функции печени и защиту ее клеток от повреждения и некроза (отмирания). Показано проведение мероприятий, препятствующих замещению нормальной ткани на патологическую соединительную (предотвращение фиброза).
Лечение кровотечений
Применяют препараты из 2 лекарственных групп – венозных дилататоров (расширяющие вены) и вазоконстрикторов. Из вазодилататоров назначают Нитроглицерин (1% -1,0 мл), Нитропруссид натрия или же Нинипрусс, Перлинганит ( соотв. 1 амп. Нинипрусса или Перлинганита) в 400 мл раствора Рингера или 0,9% растворе Натрия хлорида (физ. раствор). Препараты вводят внутривенно в капельнице со скоростью 10-12 кап./1 мин. Средства рекомендовано использовать совместно с Вазопрессином (специфический гормон) при стабильном состоянии сердечно-сосудистой системы – систолическое давление свыше 100 мм рт. ст. и после нормализации объема циркулирующей жидкости в организме.
Из вазоконстрикторов рекомендовано использование Соматостатина (Стиламина, Сандостатина, Октреотида), т. к. он вызывает избирательное сужение внутриорганных сосудов, подавляет активность естественных сосудистых дилататоров и выделение в желудке соляной кислоты (усиливает повреждение сосудов). Октреотид показано вводить в дозировке 50-100 мкг болюсно, затем переходить на длительное внутривенное введение по 30-50 мкг/ч. на протяжении 6-7 дней. Препараты позволяют снизить давление и остановить кровотечение в течение 1-1,5 ч.
Применяют и другие лекарства:
|
Лекарство |
Как вводить |
Дозировка |
Сколько используют |
|---|---|---|---|
|
Вазопрессин и Нитроглицерин |
внутривенно под кожу |
0,4 мкЕ/мин 20 мг |
2-5 сут. |
|
Терлипрессин |
внутривенно болюсно |
2 мг каждые 4 ч |
2-5 сут. |
|
Соматостатин |
внутривенно болюсно, потом капельно |
250 мкг, потом до 450 |
2-5 сут. |
|
Остреотид |
внутривенно болюсно, затем капельно |
50 мкг |
2-5 сут. |
|
Вапреотид |
внутривенно болюсно, потом капельно |
50 мкг |
2-5 сут. |
|
Пропранолол |
внутрь |
20 мг 2 р/день, увеличить до 320 |
Все время |
|
Надолол |
внутрь |
40 мг 2 р/день, увеличить до 160 |
Все время |
|
Карведилол |
внутрь |
6.25 мг 2 р/день, увеличить до 50 |
Пожизненно |
|
Изосорбидмононитрат |
внутрь |
10-20 мг 2 р/сут., увеличить до 20-40 2 р/сут. |
Пожизненно |
Лечение асцита
При асците 2 степени Спиронолактон и аналоги назначают в дозе 50-200 мг/день. Препарат можно заменить Амилоридом (Пилозеллой) в дозе 5-10 мг/день. Увеличивать дозировку Спиронолактона нужно постепенно по 100 мг/1 неделю. Max. дозировка препарата не должна превышать 400 мг/день. Фуросемид назначают в начальной дозе 40мг/день, и плавно повышают на 40 мг каждую неделю до максимальной терапевтической – 160 мг/день. При чрезмерной концентрации в плазме калия введение Спиронолактона и аналогов проводят по 350-400 мг/день.
Лечение гепаторенального синдрома
Тарлипрессин в комбинации с Альбумином более результативен, чем лишь Тарлипрессин. Назначение альбуминосодержащих препаратов показано в дозе 1г/кг массы больного с последующим увеличением дозировки в 20-40 г и стабилизацией концентрации вводимого вещества. Вазоконстрикторы (Тарлипрессин, Реместип, Глипрессин) вводят по ½ – мг внутривенно с периодикой в 4-6 ч. Наибольшая дозировка 2 мг через 4-6 ч. Вместо Тарлипрессина и аналогов можно применить агонист альфа-адренорецепторов Мидодрин вместе с Альбумином и аналогом гормонов Октреотидом. Дозировка Альбумина та же, Мидодрина показано 7.5 мг (максимально 12,5 мг) внутрь 3 раза/сут, Октреотида вводят по 100 мкг (max. 200 мкг) 3 раза/сут. под кожу. В комбинации с Альбумином можно использовать Норадреналин (Норэпинефрин) в дозировке ½-3 мг/ч в капельнице.
Хирургическое лечение
Хирургические вмешательства применяют для ликвидации осложнений портальной гипертензии (кровотечение из варикозных сосудов, асцита), «разгрузки» желчевыводящих путей, устранения синдрома гиперспленизма, улучшения кровотока (наложение сосудистых шунтов). Единственное высокоэффективное хирургическое вмешательство – пересадка печени.
Кровотечение
При кровотечении необходимо как можно быстрее ввести обтурационный зонд Блекмора.Остановка кровотечения происходит раздуванием манжеты. Перед введением зонда обязательно выполняют премедикацию 2% раствором Промедола в дозе 1 мл. Зонд вводится через нос на глубину равную расстоянию от мочки до подложечной области. После чего шприцом через катетер вводится воздух в количестве 120-180 см3. Катетер перекрывается зажимом. Затем зонд подтягивают до ощущения упора и фиксируют.

Кроме зонда показано применение:
-
Эндоскопического лигирования сосудов – перевязка через введенный эндоскоп (прибор для визуализации и манипуляций);
-
Склеротерапии (закупорки специальным веществом);
-
Клеевых композиций;
-
Стентирования пищевода (введение специальной трубки).
Лечение асцита
Выполняется прокол в месте наибольшего скопления жидкости или на 2-3 см ниже пупка по линии, проведенной через центр живота. После местного обезболивания Лидокаином оттягивают кожу книзу и иглой выполняют прокол. Жидкость убирают шприцом или отсосом. После эвакуации жидкости на место укола накладывают стерильную повязку или пластырь. Необходимо после каждого удаленного литра жидкости, если ее объем превышает 4 л, вводить внутривенно по 7-10 г 20% раствора Альбумина.

Гепаторенальный синдром
Из хирургических методик применяют шунтирование и пересадку печени. Из шунтов (создание соустья между сосудами) применяют: мезентерикокавальное, селективное дистальное спленоренальное, трансъюгальное внутрипеченочное портосистемное. Принципы:
-
Мезентерикокавальное (шунт между сосудами брыжейки и полой веной) приводит к снижению кровотока по воротной вене. Но со временем происходит закупорка шунта и состояние возобновляется.
-
Селективное дистальное спленоренальное шунтирование: пересечение варикозно измененных вен – значительное нарушение кровотока по воротной вене.
-
Трансъюгальное внутрипеченочное портосистемное шунтирование – через яремную вену проводят катетер в одну из печеночных вен, через него вводят иглу в ответвление воротной вены и устанавливают катетер, через который проводят специальный стент. При необходимости устанавливают несколько стентов.
Частые вопросы
Как проявляется портальная гипертензия?
Основными проявлениями портальной гипертензии являются увеличение селезенки (спленомегалия), варикозное расширение вен пищевода, желудка и передней брюшной стенки, желудочно-кишечное кровотечение, асцит. Часто относительно ранним симптомом портальной гипертензии является метеоризм, снижение аппетита, тошнота.
Как лечить портальную гипертензию?
Лечение портальной гипертензии Терапия направлена на снижение давления в системе воротной вены, чтобы убрать симптомы и предупредить развитие осложнений. Пациентам назначаются гипотензивные препараты, нитраты, диуретики, гликозаминогликаны, а также антибиотики для профилактики перитонита.
Что пить при портальной гипертензии?
Препараты включают пропранолол (40–80 мг перорально 2 раза в день), надолол (40–160 мг/день перорально), тимолол (10–20 мг перорально 2 раза в день) и карведилол (6,25–12,5 мг перорально 2 раза в день). Дозы препаратов должны титроваться для уменьшения частоты сердечных сокращений примерно на 25%.
Можно ли жить с портальной гипертензией?
Портальная гипертензия является неблагоприятным прогностическим фактором. Средняя продолжительность жизни после ее верификации – 1,5 года.
Полезные советы
СОВЕТ №1
Если у вас есть подозрения на портальную гипертензию, обратитесь к врачу для проведения диагностики. Раннее выявление заболевания поможет начать лечение вовремя и предотвратить осложнения.
СОВЕТ №2
При портальной гипертензии важно следить за питанием, исключая из рациона острые, жареные и жирные блюда. Регулярное употребление пищи богатой клетчаткой, фруктов и овощей может помочь снизить давление в портальной вене.