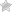Пункция гайморовых пазух – это малоинвазивное вмешательство, которое позволяет быстро эвакуировать содержимое верхнечелюстных пазух и увеличить эффективность медикаментозной терапии.
Показания к проведению
Основой лечения острого либо хронического гайморита является использование антибактериальных, противовоспалительных медикаментов, промывание верхнечелюстной пазухи и симптоматическое лечение. Однако, не во всех ситуациях оно оказывается достаточно эффективным. Поэтому в ЛОР-клиниках активно применяют прокол носа при гайморите.
Различают следующие показания к проведению процедуры:
-
выраженные головные или локальные (в месте проекции синуса) боли;
-
отсутствие эффекта на 5-7 день консервативной терапии несмотря на адекватно проводимое лечение;
-
длительное повышение температуры тела до фебрильных показателей;
-
нарушение дренажа верхнечелюстной пазухи с носовой полостью из-за анатомических особенностей, воспалительного процесса или отека слизистой оболочки;
-
необходимость диагностического прокола для уточнения диагноза.
Мнение врача:
Пункция гайморовой пазухи – процедура, которая проводится для диагностики и лечения заболеваний синусов. Врачи выполняют прокол с помощью специальной иглы, вводя ее через слизистую оболочку носа. Это позволяет получить доступ к гайморовой пазухе и взять образец секрета для анализа или провести дренирование, если есть скопление слизи. Процедура проводится под местной анестезией и обычно занимает не более 15-20 минут. Врачи подчеркивают, что пункция гайморовой пазухи является безопасной и эффективной процедурой при правильном выполнении.

Роль пункции в современной медицине
Отношение врачей к процедуре отличается. В Западной Европе практически полностью отказались от ее выполнения.Это обусловлено следующими факторами:
-
появление новых групп эффективных антибиотиков, которые успешно используются при гайморите;
-
высокая частота осложнений в послепроцедурный период;
-
отсутствие доказательств влияния на успешность лечения;
-
инвазивность метода;
-
дешевизна пункции, что снижает к ней интерес со стороны клиники в условиях страховой медицины.
В России и странах СНГ она получила распространение и популярность еще в прошлом столетии. Каждый врач-отоларинголог может ее провести в амбулаторных условиях. Сохранилось мнение отечественных медицинских школ, что любой гной необходимо пустить наружу. Однако, сейчас частота ее выполнения сильно снизилась, и гораздо чаще предпочитают консервативное лечение гайморита. Среди положительных качеств процедуры называют:
-
возможность быстро эвакуировать гнойные массы верхнечелюстной пазухи;
-
способность резко улучшить самочувствие пациента;
-
провести промывание местным антисептиком очаг воспаления;
-
снять отек слизистой оболочки и улучшить физиологическое носовое дыхание;
-
не допустить хронизацию воспалительного процесса;
-
провести бактериологическое исследование пунктата и изменить препараты антибиотикотерапии;
-
выявить специфические процессы в полости гайморовой пазухи.
Интересные факты
-
Пункция гайморовой пазухи – это медицинская процедура, которая проводится для удаления жидкости или гноя из пазухи. Она может быть выполнена как в амбулаторных условиях, так и в стационаре.
-
Пункция гайморовой пазухи проводится под местной анестезией. Врач вводит иглу через нижнюю стенку пазухи и откачивает жидкость или гной. Процедура обычно занимает около 15 минут.
-
Пункция гайморовой пазухи может быть использована для диагностики и лечения различных заболеваний, таких как синусит, гайморит и фронтит. Она также может быть использована для введения лекарственных препаратов в пазуху.

Как делают
Последовательность действий во время проведения пункции гайморовой пазухи тщательно отработана за многие десятилетия. Она состоит из:
-
подготовки к манипуляции;
-
проведению общей или местной анестезии;
-
собственно самого прокола верхнечелюстного синуса;
-
извлечения гнойного эксудата и промывания полости ;
-
завершения вмешательства, тампонады носа, наложения повязки.
Подготовка
Перед проведением процедуры пациента необходимо тщательно исследовать, чтобы уточнить характер воспаления гайморовой пазухи и диагностировать возможные противопоказания к процедуре. У больного берут анализ общий и биохимический анализ крови, проводят прямую риноскопию. Обязательно направляют на рентгенографию носовых придаточных пазух, а при возможности – на компьютерную томографию головы, что позволяет визуализировать наличие экссудата, исключить возможность других патологий (новообразований, полипов, кист).

Нельзя проводить пункцию пазухи перед назначением антибиотикотерапии. Эта процедура не является первым методом лечения хронического гайморита. Она показана только, если антибактериальные препараты не дают ожидаемого результата.
Различают следующие противопоказания к прокалыванию носа:
-
иммуносупресивные состояния (после химиотерапии, на фоне приема цитостатических препаратов, ВИЧ-инфекция, врожденные дефекты иммунной системы);
-
некомпенсированные соматические патологии (сахарный диабет, цирроз печени, сердечная недостаточность, хроническая болезнь почек);
-
гиперчувствительность к местным и общим анестетикам;
-
анатомические особенности строения гайморовой пазухи или ее гипоплазия;
-
наличие кист, псевдокист, новообразований в верхнечелюстном синусе (отдается преимущество эндоскопическому вмешательству).
Обезболивание
Процедуру пункции проводят в условиях манипуляционной поликлиники или стационара. Пациент находится на специальном кресле в лежачем или полусидящем положении.
Сначала ему закапывают в нос сосудосуживающие капли на основе оксиметазолина или ксилометазолина («Галазолин», «Ксилогексал», «Отривин», «Ноксивин», «Називин»). Это позволяет снять отечность слизистой оболочки, уменьшить объем кровопотерь и разблокировать соустье синуса, что улучшает качество промывания.
Далее тампон, смоченный в растворе анестетика (лидокаина, тетракаина), с помощью тонкого шпателя врач вводит в носовые ходы. Для обеспечения полной анальгезии проводят регионарную блокаду второй ветви тройничного нерва, которая иннервирует все стенки верхнечелюстной пазухи.
Для детей возрастом меньше 12 лет регионарную блокаду практически не используют. Если им необходим прокол при гайморите, то отдают преимущество либо общему наркозу, либо местному использованию анестетиков.
Как делают прокол
Пункция гайморовых пазух проводится через их медиальную стенку, которая непосредственно граничит с носовыми ходами. После того, как врач убедился в эффективности анестезии, он ищет верхнюю точку свода нижнего носового хода. Здесь толщина костной ткани минимальна.

Прокалывание проводится с помощью иглы Куликовского, которая имеет небольшое закругление на конце. Врач с умеренной силой надавливает нею на стенку носа в направлении до бокового кута ока до момента ощущения проваливания на 1-1,5 см. После этого к игле подключают шприц и медленно вытягивают все гнойное содержимое внутренней полости верхнечелюстной пазухи. Особенности строения иглы позволяют менять ее расположение внутри анатомически сложного синуса.

Следующим этапом пункции является промывание ее полости. Для этого используют препараты с антисептическим и бактерицидным действием (хлоргексидин, фурацилин и другие), или же обычный изотонический физиологический раствор. Их небольшое количество (10-20 мл) вводят через шприц, и через минуту вытягивают обратно. Эта процедура позволяет очистить синус от крови и остатков гнойных масс и разблокировать соустье пазухи. Ее повторяют несколько раз до момента, когда смывы стают прозрачными без примесей.
Существуют методики с введением растворов антибиотиков (пенициллинов, цефалоспоринов) в гайморову пазуху, однако, нет сведений, что такое их применение более эффективно, нежели внутривенное или внутримышечное.
Демонстрацию проведения прокола гайморовой пазухи показано на видео https://youtu.be/w0WGNgwtUFY
Завершение пункции
После завершения промывания шприц отсоединяют. Далее иглу Куликовского аккуратно вытаскивают из гайморовой пазухи и кладут в лоток для использованных инструментов. После этого промывают антисептиком носовую полость и проводят ее осмотр – риноскопию. Иногда в отверстии оставляют специальный катетер для повторного промывания через день-два. В конце в нижний носовой ход вводят тампон с антисептиком.
Если во время прокалывания носа произошло кровоизлияние, то процедуру завершают тугим тампонированием носовых ходов. После процедуры (даже если она проходила амбулаторно) пациент остается под наблюдением еще как минимум час. Собранный пунктат собирают в отдельную стерильную емкость, которую подписывают и отравляют на цитологическое и бактериологическое исследования.
Больно ли
Многих пациентов волнует вопрос, больно ли делать прокол при гайморите. Часто из-за этого больные отказываются от процедуры. Однако страхи преувеличены. Во время прокола для взрослых пациентов используется местная регионарная анестезия (сходная со стоматологической), которая полностью выключает боль.
Для детей используется общий наркоз. Его тип (ингаляционный или внутривенный), какой именной препарат и дозировку выбирает квалифицированный врач-анастезиолог. Общему наркозу отдают преимущество потому, что ребенку тяжело находится в неподвижном состоянии длительный промежуток времени, и чтобы избежать лишних движений с его стороны. Перед проведением вмешательства обязательно проводят тест на гиперчувствительность к анестетику.
Если почитать отзывы пациентов, которые перенесли пункцию, то можно отметить, что фактически никто не ощущал боли во время процедуры. Наибольший дискомфорт приносит промывание пазух, если ее проводить с излишним давлением.
В послепроцедурный период у некоторых пациентов после завершения действия анестетика отмечались жалобы на ноющую боль в области прокола средней интенсивности, которая проходила через несколько часов или дней.
Опыт других людей
Пункция гайморовой пазухи – это процедура, которая помогает избавиться от неприятных симптомов синусита. Люди, которые прошли этот процесс, отмечают его эффективность и безболезненность. Прокол делается специалистом с использованием специального инструмента, что позволяет быстро и эффективно освободить пазуху от скопившегося слизи. Многие пациенты отмечают, что после процедуры они чувствуют себя гораздо лучше и облегченнее.
Последствия
Во время процедуры возможны следующие осложнения:
-
временное ощущение заложенности носа (отмечается практически у всех пациентов) из-за отека слизистой оболочки;
-
отек округ глаз из-за прокола стенок решетчатого синуса;
-
временное ухудшение зрения;
-
повреждение сосудов и кровоизлияния в полость верхнечелюстной пазухи;
-
воздушная эмболия окружающих тканей, при случайном нагнетании в них воздуха;
-
аллергические реакции на анестетик или антисептик (появление гиперемии слизистой, анафилактической шок с гемодинамическими расстройствами и потерей сознания);
-
паническая атака (у пациентов с чувствительной нервной системой);
-
случайный прокол верхней стенки пазухи, что приводит к распространению бактериальной инфекции и развитию флегмоны глазницы;
-
при недостаточной стерилизации инструментов возможно присоединение вторичной бактериальной или вирусной инфекции;
-
травматическое повреждение соустья синуса, что приводит к нарушению дыхания даже после полного выздоровления пациента.
В некоторых пациентов после процедуры отмечается повышение температуры тела. В большинстве случаев это позитивный признак того, что антисептик разрушил большое количество микробов, токсины которых и вызвали эту кратковременную реакцию. Если после прокола подъем температуры тела и заложенность носа сохраняется в течение более одного дня, то это признак неэффективности процедуры или развития дополнительных септических осложнений.
После процедуры обязательно продолжают прием антибактериальных препаратов (пенициллинов, макролидов, цефалоспоринов). Пунктат отправляют на бактериологическое исследование, что позволяет уточнить тип возбудителя и его чувствительность к антибиотикам.
Обычно первые дни после процедуры сохраняются сукровичные выделения с отверстия. Оно полностью заживает на протяжении недели. Описано единичные случаи его воспаления.
Костная ткань владеет большими регенерационными способностями. Благодаря клеткам остеобластам, за несколько недель от отверстия не лишается и следа. Для более быстрого восстановления пациенту назначают нестероидные противовоспалительные препараты, сосудосуживающие капли и физиопроцедуры. Через 2-3 дня обязательно проводят контрольную рентгенографию (или компьютерную томографию), чтобы визуализировать последствия.
В некоторых пациентов отмечено сильный отек слизистой оболочки после пункции. Для лечения этого осложнения используют капли с глюкокортикостероидами (дексаметазоном).
Пациентам советуют не купаться в бассейне, не ходить в баню, сауну и избегать попадания воды в носовые ходы в течении первого месяца.
Частые вопросы
Как делают прокол гайморовой пазухи?
Непосредственно пункция верхнечелюстной пазухи проводится через носовой ход. Врач осторожно вводит в ноздрю специальную изогнутую иглу, находит нужный участок кости и нажимает на него. В этот момент пациент слышит короткий хруст – и инструмент входит в полость пазухи.
Сколько лежат в больнице после прокола гайморита?
Время нахождения в стационаре – не более суток, к обычному образу жизни можно вернуться через 2 недели.
Как сейчас делают прокол при гайморите?
После анемизации слизистой оболочки полости носа врач специальной иглой для пункций прокалывает стенку гайморовой пазухи в самом её тонком месте. При помощи шприца из пазухи удаляется скопившаяся там жидкость (слизисто-гнойное содержимое), пазуха промывается лекарственными препаратами (антисептиками).
Как прокалывают гайморит больно или нет?
Процедура выполняется однократно и безболезненно. Через боковую стенку носа устанавливается дренажная трубочка. С помощью нее осуществляется ежедневное промывание пазухи и введение лекарственных препаратов для скорейшей реабилитации и заживления.
Полезные советы
СОВЕТ №1
Перед процедурой пункции гайморовой пазухи обязательно проконсультируйтесь с врачом-оториноларингологом. Он проведет предварительное обследование и даст необходимые рекомендации.
СОВЕТ №2
Приготовьтесь к процедуре, следуя рекомендациям врача. Обычно перед пункцией гайморовой пазухи необходимо соблюдать голодание, а также прекратить прием определенных лекарственных препаратов.
СОВЕТ №3
После процедуры пункции гайморовой пазухи соблюдайте все рекомендации врача относительно режима и принимаемых препаратов. Это поможет избежать осложнений и ускорить выздоровление.