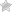Миелопатия шейного отдела и ее симптомы опасны развитием серьезных осложнений. Но к сожалению, пациенты часто увлекаются самолечением, в том числе народными препаратами. В этой статье мы расскажем, по каким признакам можно обнаружить опасность миелопатии на ранней стадии. Распишем консервативные лечебные методы, укажем возможные виды хирургического вмешательства.
Первые признаки заболевания
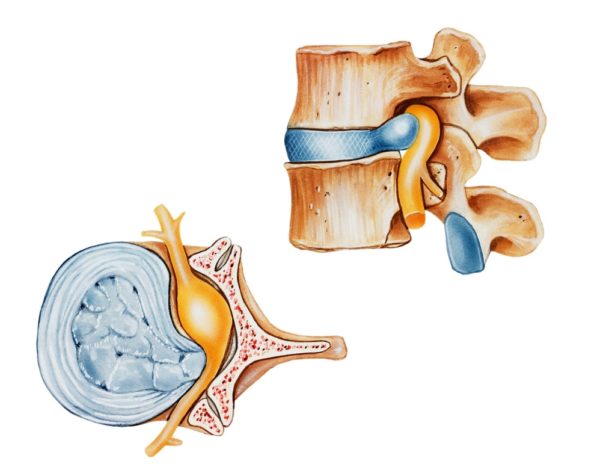
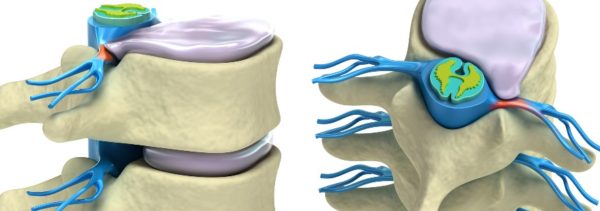
Миелопатия шейного отдела – это деформация нервных тканей спинного мозга на уровне шеи. Симптомы достаточно разнообразные. Предвестник миелопатии – это нарушение кровообращения ЦНС.
Поэтому в первую очередь пациент может заметить следующие симптомы:
- головная боль;
- головокружение;
- шумит в ушах;
- темно перед глазами;
- тошнит, причем после рвоты не становится легче;
- хронические мигрени;
- постоянная сильная усталость, желание спать.
Миелопатия шейного отдела представляет собой патологическое состояние, связанное с повреждением спинного мозга в области шеи. Врачи отмечают, что основными симптомами являются боль в шее, онемение и слабость в руках, а также нарушения координации движений. Эти проявления могут значительно ухудшать качество жизни пациентов. Лечение миелопатии зависит от причины и степени тяжести заболевания. Врачами рекомендуется консервативный подход, включающий физиотерапию, медикаментозное лечение и занятия лечебной физкультурой. В более сложных случаях может потребоваться хирургическое вмешательство для устранения компрессии спинного мозга. Важно, чтобы пациенты своевременно обращались за медицинской помощью, так как ранняя диагностика и лечение могут предотвратить прогрессирование заболевания и улучшить прогноз.

Диагностика
Врача должны насторожить следующие проблемы в анамнезе больного:
- Кардиологические и сосудистые заболевания. Из-за плохого кровообращения ткани ЦНС могут начать отмирать.
- Грыжи, спондилез, шейный остеохондроз, протрузии. Шипы остеофитов или вышедшая за свои рамки ткань хряща могут сдавить спинномозговой канал.
- Серьезные травмы шейной области. Также деформация может произойти при хирургической операции, инъекции либо пункции.
- Воспаления в позвоночной области. Сюда относятся также инфекционные и аутоиммунные патологии. Такие как анкилозирующий спондилоартрит или позвоночный туберкулез.
- Нарушения метаболизма и эндокринной системы, такие как сахарный диабет. На их фоне могут развиться проблемы с питанием клеток нервной системы.
После ознакомления с симптомами и анамнезом пациента могут быть назначены следующие диагностические процедуры:
- Биохимия крови. Помогает обнаружить признаки воспалений, инфекционного заражения либо вирусов.
- Рентгенографический снимок. С его помощью можно увидеть крупные нарушения в строении хрящей и костей.
- Для исключения онкологии позвоночника будет назначена пункция спинномозговой жидкости. Злокачественное новообразование – одна из частых причин миелопатии как в шейном, так и в грудном отделе позвоночника.
- Наиболее точные исследования – это компьютерная и магнитно-резонансная томография. Они позволяют детально рассмотреть изменения внутри шейной части позвоночника. Заметны мельчайшие остеофиты, и хрящевые образования.
- Проверка на рефлексы. Невропатолог исследует, насколько хорошо передают импульсы нервы мускулатуры, как реагируют глаза.
Симптомы и осложнения
Внимательно отнестись следует к следующим проявлениям болезни:
- боль в шее, отдающая в межлопаточную область;
- хуже становится при резких движениях;
- обезболивающие достаточно быстро снимают эту боль;
- амплитуда шейной подвижности уменьшилась;
- слабость ощущается в конечность;
- тяжело взять в руки что-то маленькое;
- ладони и ступни немеют, чувствуются «бегающие мурашки», покалывания;
- ухудшилось ощущение равновесие и баланса тела при ходьбе и стоянии;
- кружится голова, вы стали сильнее потеть;
- тяжело думать, сложнее запоминать и вспоминать;
- стало исчезать желание сходить в туалет, либо началось недержание мочи и кала.
Если патологию не лечить, результатом могут стать следующие осложнения:
- хроническое сужение спинномозгового пространства;
- защемление нервов или резкое ухудшение кровообращения головного мозга;
- сильные проблемы с подвижностью и чувствительностью;
- парезы, частичные и полные параличи конечностей;
- в случае острого стеноза – летальный исход либо полный пожизненный паралич.

Миелопатия шейного отдела – это серьезное заболевание, которое вызывает множество вопросов у людей. Симптомы могут варьироваться от боли в шее и руках до онемения и слабости в конечностях. Многие пациенты отмечают, что со временем у них возникают трудности с координацией и даже проблемы с мочеиспусканием. Лечение миелопатии зависит от причины и степени заболевания. В некоторых случаях консервативные методы, такие как физиотерапия и медикаменты, могут помочь облегчить симптомы. Однако в более тяжелых случаях может потребоваться хирургическое вмешательство для снятия давления на спинной мозг. Важно своевременно обратиться к врачу, чтобы избежать серьезных осложнений и сохранить качество жизни. Люди, столкнувшиеся с этой проблемой, подчеркивают важность поддержки и понимания со стороны близких, что значительно облегчает процесс лечения и восстановления.
Лечение
Симптомы миелопатии таковы, что их легко принять за обычный остеохондроз. Если человек в этой ситуации начинает злоупотреблять самолечением, особенно народными методами, это может привести к беде. Если симптомы не исчезают в течение нескольких дней, следует обратиться к врачу, в особенности если у вас уже есть факторы риска. Вовремя проведенная диагностика и начатое лечение спасет от осложнений.
Лечение может состоять из следующих способов:
- назначение медикаментов, чтобы купировать симптомы;
- воротник Шанца, чтобы стабилизировать шейные позвонки, не дать им деформировать нервы;
- физиолечение используется как восстановительный, реабилитационный метод;
- ЛФК поможет укрепить шейную мускулатуру, улучшить состояние межпозвоночных дисков;
- если произошел стеноз (сужение) позвоночного канала, скорее всего, потребуется вмешательство хирурга;
- массаж расслабит мышцы шеи, улучшит кровообращение больной области.
Несмотря на всю пользу и простоту массажных процедур и лечебной гимнастики, не советуем сразу же переходить к ним. Получите вначале разрешение профессионального медика. Иначе присутствует риск только усугубить состояние. Например, задев во время движений нервы в позвоночном канале.
Традиционные методы
При обнаружении миелопатии срочно назначаются следующие медикаменты:
- Нестероидные противовоспалительные. Требуются, чтобы уменьшить отечность, ослабить воспаление. Иногда этого хватает, чтобы устранить факторы, повлиявшие на возникновение миелопатии.
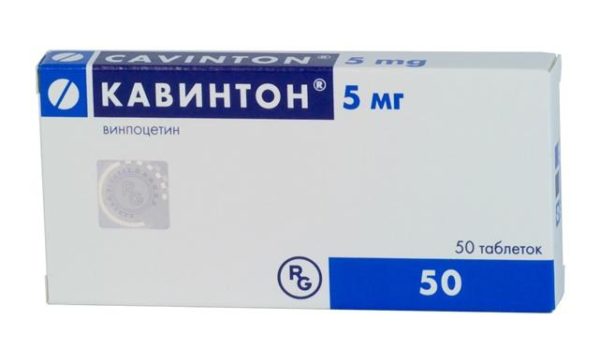
- Нужно улучшить кровообращение нервных тканей и доступ питательных веществ к ним. Здесь подойдут так называемые сосудистые препараты. Они расширяют стенки сосудов и укрепляют их либо разжижают кровь.
- Если воспаление вызвано инфекционным возбудителем, потребуются антибиотики. Назначать их самому себе ни в коем случае нельзя – это только навредит. Ведь против каждого конкретного микроорганизма нужно подбирать свой антибиотик.
- Иногда в повреждении нервов участвует мышечный спазм. Чтобы его снять, используются миорелаксанты. Применять их желательно курсами. В период обострения миорелаксанты назначаются только при крайней необходимости.
- Чтобы помочь иммунитету, и дать хрящевым тканям нормальное питание, используются витаминно-минеральные комплексы. Особенно часто применяются витамины группы В.
Сосудистый препарат Кавинтон цена 300 рублей
Ортопедический воротник
Воротник Шанца следует носить с соблюдением следующих правил:
- Подбирайте его по размеру. Не застегивайте слишком сильно. Поддержка должна ощущаться, но дыхание должно быть полностью свободным – иначе станет только хуже.
- Первое время носите воротник недолго, около часа в день. Затем, привыкнув, можно увеличить время ношения до трех часов в сутки. Однако злоупотреблять ортопедическим изделием не стоит – из-за него могут ослабнуть мышцы.
- Если причина миелопатии – в нестабильности шейных позвонков, следует носить воротник дольше. Но окончательно устанавливает необходимое время лечения только лечащий врач.
Среди положительных эффектов ортопедического воротника следующие:
- позвонки начинают держаться в стабильном положении, перестают задевать пространство внутри позвоночника;
- освобождаются зажатые позвоночные артерии, улучшается кровообращение головного мозга и шейной области спинного;
- расслабляются мышцы, даже после хронических спазмов;
- увеличивается пространство между позвонками, освобождаются зажатые корешки нервов;
- формируется привычка держать голову ровно, что служит профилактикой новых приступов миелопатии.
Операция
Не все пациенты оказываются согласны на операцию. На деле же гораздо опаснее избегать хирургического вмешательства, чем согласиться на него. Результатом может стать развитие серьезных и неизлечимых осложнений.
Хирургическая операция проводится в следующих ситуациях:
- нервы повреждены из-за воздействия шейного остеофита;
- миелопатия произошла по причине грыжи или протрузии, особенно дорзальной (направленной назад);
- нервы повреждены из-за перелома позвоночной дужки либо компрессионного перелома;
- консервативное лечение не помогает на протяжении длительного времени, а симптомы усугубляются.
В ходе операции хирург:
- частично либо полностью удаляет межпозвоночный диск (дискэктомия);
- удаляет костную дугу позвонка (ламинэктомия);
- имплантирует искусственный позвоночный хрящ, чтобы избежать новых обострений.
Народные средства
Крайне не рекомендуем увлекаться народным лечением при таком диагнозе, как миелопатия. Вы рискуете нанести своей центральной нервной системе непоправимый вред. А значит – в перспективе столкнуться со всеми осложнениями этого опасного заболевания.
Многие из народных компрессов и растирок во время обострения могут только ухудшить ваше состояние. В лучшем случае – они не принесут никакой пользы. Если вы заметили мельчайшие нарушения чувствительности в организме – торопитесь в кабинет врача. Хорошо, если вы успели вовремя и состояние еще является обратимым. Здесь нельзя тратить драгоценное время на народные методы.
Профилактика
Чтобы сохранить здоровье шеи, требуется помнить о следующих профилактических рекомендациях:
- Минимизируйте время, проведенное в напряженной позе за компьютером. Если это невозможно, старайтесь почаще вставать, прибегайте к самомассажу и простейшим упражнениям. Чтобы расслабить межпозвоночные диски и улучшить кровоток, достаточно аккуратно запрокинуть голову, не вставая со стула. Эти же рекомендации касаются водителей, которые проводят слишком много времени за рулем.
- Обратите внимание на свою подушку. Слишком твердые и слишком мягкие плохо сказываются на кровообращении. Хорошо подойдут среднежесткие, в идеале – ортопедические модели. Голова ночью должна находиться вровень с позвоночником. Только так получится сохранить хорошее обеспечение шеи питательными веществами.
- Плавайте в бассейне. Когда вы находитесь посреди спокойной водной глади, голова не напрягается, а мышцы при такой нагрузке укрепляются. Риск травмы или избыточного физического напряжения минимален.
Простейшее упражнение для шеи
Видео «Шейная миелопатия»
В этом видео рассказывается о том, как лечить миелопатию и какие перспективы у этого лечения.

Вопрос-ответ
Какие основные симптомы миелопатии шейного отдела?
Основные симптомы миелопатии шейного отдела могут включать слабость в руках и ногах, онемение или покалывание в конечностях, проблемы с координацией и равновесием, а также боли в шее и спине. В некоторых случаях может наблюдаться нарушение функции мочевого пузыря или кишечника.
Как диагностируется миелопатия шейного отдела?
Диагностика миелопатии шейного отдела обычно включает физический осмотр, оценку неврологических функций и использование методов визуализации, таких как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), чтобы выявить изменения в спинном мозге и позвоночнике.
Какие методы лечения применяются при миелопатии шейного отдела?
Лечение миелопатии шейного отдела может варьироваться в зависимости от степени тяжести состояния. Оно может включать консервативные методы, такие как физиотерапия и медикаментозное лечение, а также хирургические вмешательства, направленные на декомпрессию спинного мозга, если это необходимо.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы испытываете боль в шее, онемение или слабость в руках, это может быть признаком миелопатии. Не игнорируйте эти симптомы и обратитесь к врачу для диагностики.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления шейных мышц. Упражнения на растяжку и укрепление помогут поддерживать гибкость и снизить риск ухудшения состояния. Консультируйтесь с физиотерапевтом для разработки безопасной программы.
СОВЕТ №3
Следите за осанкой. Правильная осанка при сидении и стоянии может снизить нагрузку на шейный отдел позвоночника. Используйте эргономичную мебель и делайте перерывы для разминки, особенно если вы проводите много времени за компьютером.
СОВЕТ №4
Обсудите с врачом возможные методы лечения. Лечение миелопатии может включать медикаменты, физиотерапию или даже хирургическое вмешательство. Важно понимать все доступные варианты и выбрать наиболее подходящий для вашего случая.